Η πανώλη είναι μια ιογενής ή βακτηριακή ασθένεια. Διάγνωση πανώλης
Η πανώλη είναι μια θανατηφόρα ασθένεια που δεν έχει διαφορές ηλικίας ή φύλου. Έχει πολλαπλές οδούς μόλυνσης και χαρακτηρίζεται από έντονα συμπτώματα. Ο φορέας της μόλυνσης είναι μαύροι αρουραίοι. Δεν είναι για τίποτα που η πανώλη έχει ένα τόσο δημοφιλές όνομα - ο Μαύρος Θάνατος. Τον 13ο – 16ο αιώνα, η πανώλη κόστισε τις ζωές 25 εκατομμυρίων ανθρώπων στα 300 χρόνια της εισβολής της μόνο στην Ευρώπη. Η θεραπεία για την πανώλη ήταν αναποτελεσματική για μεγάλο χρονικό διάστημα, το ποσοστό θνησιμότητας έφτασε το 99 - 100%.
Μια σύντομη εκδρομή στην ιστορία
Η ιστορία δεν γνωρίζει ούτε μια ασθένεια που έχει στοιχίσει περισσότερες ανθρώπινες ζωές από τον Μαύρο Θάνατο - την πανούκλα. Έχουν καταγραφεί επίσημα 3 μεγάλες πανδημίες πανώλης.
Ο Μαύρος Θάνατος αναφέρθηκε για πρώτη φορά σε ιστορικά έγγραφα που χρονολογούνται από το 1334. Η πανώλη καταγράφηκε στη νότια και ανατολική Κίνα, την Ινδία και το Τουρκεστάν. Στη συνέχεια, η μόλυνση εξαπλώθηκε στο έδαφος όπου βρίσκονται τώρα η Λιβύη, η Αίγυπτος και η Συρία. Μέχρι το τέλος του 1348, η ασθένεια είχε χτυπήσει τον πληθυσμό της Ιταλίας. Σε αυτή τη χώρα ήταν ιδιαίτερα ανεξέλεγκτη και καμία θεραπεία δεν απέφερε αποτελέσματα. Ορισμένα έγγραφα αναφέρονται στην πρώτη πανδημία πανώλης ως «Πανώλη της Φλωρεντίας». Ούτε οι γιατροί ούτε οι λειτουργοί της εκκλησίας μπορούσαν να βοηθήσουν τον απελπισμένο πληθυσμό. Ο Μαύρος Θάνατος τροφοδότησε ένα αντισημιτικό κίνημα εναντίον του εβραϊκού πληθυσμού. Πολλοί πίστευαν ότι εξαιτίας των Εβραίων ήρθε η τιμωρία από ψηλά. Η σφαγή των Εβραίων τον 13ο αιώνα έφτασε σε ειδική κλίμακα - όλοι οι εβραϊκοί οικισμοί σκοτώθηκαν σε 3 πόλεις της Γαλλίας.
Η δεύτερη πληγή κράτησε μέχρι το τέλος της βασιλείας του Ιουστινιανού. Ως εκ τούτου, τον 16ο αιώνα, ο Μαύρος Θάνατος έλαβε ένα τέτοιο όνομα - η «πανδημία του Ιουστινιανού» Κατά τη διάρκεια αυτής της περιόδου, καθιερώθηκε μια καραντίνα για τα πλοία που φτάνουν στα λιμάνια. Έπρεπε να μείνουν στο λιμάνι για 40 μέρες. Αυτό μείωσε την εξάπλωση της πανώλης σε όλες τις πόλεις, αλλά η θεραπεία της ασθένειας ήταν ακόμη ανεπιτυχής. Συχνά δεν έμειναν ζωντανοί άνθρωποι στα πλοία που βρίσκονταν σε καραντίνα - η πανώλη σκότωνε τους πάντες. Παρατηρήθηκε ότι η πανώλη είχε υποχωρήσει μετά την πυρκαγιά του Λονδίνου. Οι πόλεις όπου βασίλευε ο Μαύρος Θάνατος άρχισαν να καίγονται. Μια θεραπεία για την πανώλη βρέθηκε μόλις το 1666. Αλλά λίγοι άνθρωποι παρατήρησαν ότι το σαπούνι και το νερό έγιναν τα πραγματικά όπλα κατά της πανώλης.
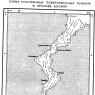
Η ευαισθησία στη νόσο είναι πολύ υψηλή - ο Μαύρος Θάνατος δεν έχει περιορισμούς φύλου ή ηλικίας. Η πανώλη είναι μια φυσική εστιακή μόλυνση. Φυσικές ζώνες πανώλης υπάρχουν σε όλες τις ηπείρους. Δεν είναι διαθέσιμα μόνο στην Αυστραλία. Για παράδειγμα, στο έδαφος της Ρωσικής Ομοσπονδίας υπάρχουν 12 επικίνδυνες ζώνες όπου υπάρχουν εστίες πανώλης.
Εκτός από τις εδαφικές ζώνες, διακρίνονται επίσης στενότερες συνανθρωπικές ζώνες:
- αστικά hotspot
- εστίες λιμένων
- πυρκαγιές πλοίων
Τα τρωκτικά θεωρούνται οι πηγές και οι φύλακες της μόλυνσης και οι ψύλλοι θεωρούνται φορείς, οι οποίοι παραμένουν μολυσματικοί για έως και 12 μήνες. Η μόλυνση από πανώλη εντοπίζεται και πολλαπλασιάζεται στον πεπτικό σωλήνα του ψύλλου. Ένα βύσμα με μεγάλο αριθμό μικροβίων πανώλης σχηματίζεται στο μπροστινό μέρος του ψύλλου - ένα μπλοκ πανώλης. Δείτε πώς οι αρουραίοι μολύνονται από πανώλη:
- τσιμπήματα ψύλλων τρωκτικό
- Τα βακτήρια ξεπλένονται από το μπλοκ της πανώλης
- με αντίστροφη ροή αίματος, το βακτήριο μεταδίδεται στο αίμα του τρωκτικού, καθιστώντας το πηγή μόλυνσης
Μονοπάτια μόλυνσης από πανώλη
Ο Εθνικός Οδηγός για Λοιμώδη Νοσήματα ορίζει την πανώλη ως μια ζωονοσογόνο νόσο που δεν μεταδίδεται από άτομο σε άτομο. Δηλαδή, ένας άνθρωπος μπορεί να κολλήσει μια μόλυνση από ένα ζώο, αλλά κανείς δεν μπορεί να μολυνθεί από ένα άτομο. Αυτός δεν είναι ένας απόλυτα ακριβής ορισμός. Οι περισσότεροι επιστήμονες αποδίδουν τον Μαύρο Θάνατο σε ζωονοσογόνα νοσήματα, όταν η μόλυνση μεταδίδεται τόσο από ζώα όσο και από ανθρώπους.
Η ασθένεια μπορεί να μεταδοθεί στους ανθρώπους με τους ακόλουθους τρόπους:
- Τα τσιμπήματα ψύλλων είναι μεταδοτικά.
- Μέσω μολυσμένων ζώων σε επαφή με κατεστραμμένο δέρμα ή βλεννογόνους.
- Κατά την επαφή με βιολογικά υγρά ενός μολυσμένου ατόμου (ούρα, εκκρίσεις, ιδρώτας) - επαφή.
- Μέσω οικιακών ειδών με τα οποία έχει έρθει σε επαφή μολυσμένο άτομο ή ζώο - οικιακή επαφή.
- Μέσω του αέρα στην πνευμονική μορφή της πανώλης - αερομεταφερόμενη?
- Όταν καταναλώνετε μολυσμένα τρόφιμα.
Ο αιτιολογικός παράγοντας της νόσου
Στην εμφάνιση, ο αιτιολογικός παράγοντας της πανώλης, το βακτήριο Yersinia pestis, μοιάζει με ραβδί. Δεν έχει μαστίγια ή σπόρια, αλλά όταν εισέλθει στο σώμα, σχηματίζει μια κάψουλα και αρχίζει να αναπτύσσεται και να πολλαπλασιάζεται γρήγορα. 40 ώρες μετά την εγκατάσταση, ολόκληρες αποικίες ενηλίκων βακτηρίων σχηματίζονται στο σώμα. Το βακτήριο είναι εξαιρετικά μεταδοτικό. Αυτό διευκολύνεται από διάφορους προδιαθεσικούς παράγοντες:
- Η κάψουλα που περιβάλλει το βακτήριο το προστατεύει από τα αντισώματα.
- Οι μικρές λάχνες βοηθούν στη διείσδυση στο περιβάλλον.
- Η κάψουλα περιέχει ουσίες όπως η πήξη, οι οποίες παρεμβαίνουν στην πήξη του αίματος.
- Τα αντιγόνα στα αντισώματα που προσπαθεί να παράγει το σώμα παράγονται σε θερμοκρασία 36 βαθμών και είναι πολύ ενεργά.
- Ορισμένες ουσίες που βρίσκονται στα βακτήρια καταστέλλουν την οξειδωτική διαδικασία, μειώνοντας την προστατευτική δραστηριότητα του σώματος.
Δηλαδή, όλα τα χαρακτηριστικά του βακτηρίου Yersinia pestis συμβάλλουν στην ουσιαστικά απρόσκοπτη ανάπτυξη και αναπαραγωγή του. Ο αιτιολογικός παράγοντας αυτής της ασθένειας είναι πολύ σταθερός. Παραμένει μολυσματικό για μεγάλο χρονικό διάστημα:
- Το βακτήριο ζει στα πτύελα ενός άρρωστου για 10 ημέρες.
- Σε ρούχα, μαντήλια, εσώρουχα του ασθενούς που ήρθαν σε επαφή με τις εκκρίσεις ενός μολυσματικού ατόμου - έως 90 ημέρες.
- Στο νερό, το βακτήριο παραμένει ζωντανό για 90 ημέρες.
- Στο πύον του τραύματος ενός μολυσμένου ασθενούς - 40 ημέρες.
- Στο έδαφος, το βακτήριο παραμένει θανατηφόρο για έως και 7 μήνες.
- Ο θάνατος του βακτηρίου δεν συμβαίνει ακόμη και σε χαμηλές θερμοκρασίες και κατάψυξη.
- Μπορεί να σκοτωθεί μόνο με άμεση έκθεση στην υπεριώδη ακτινοβολία και τη χρήση απολυμαντικών - πεθαίνει σε 30 λεπτά. Σε υψηλή θερμοκρασία 100 βαθμών, ο θάνατος επέρχεται ακαριαία. Γι' αυτόν τον λόγο ορισμένοι ιστορικοί ισχυρίζονται ότι η πανώλη στο Λονδίνο εξαλείφθηκε από την περίφημη πυρκαγιά του Λονδίνου, στην οποία καταστράφηκε ολοσχερώς το μεγαλύτερο μέρος της πόλης.
Αλλά η πραγματική σωτηρία από την πανούκλα - το αντιβιοτικό που κατέκτησε τον Μαύρο Θάνατο - αναπτύχθηκε από τον Μπέικον.
Συμπτώματα του Μαύρου Θανάτου
Η περίοδος επώασης της πανώλης διαρκεί από τη στιγμή που το παθογόνο εισέρχεται στο σώμα μέχρι τις πρώτες κλινικές εκδηλώσεις - από αρκετές ώρες έως δύο εβδομάδες. Τα πρώτα παθογόνα που εισέρχονται στο σώμα ενός υγιούς ατόμου παραμένουν στο σημείο εισόδου (για παράδειγμα, σε μια πληγή από δάγκωμα). Αρχίζει η περίοδος κλινικής εκδήλωσης της νόσου.
Τα πρώτα σημάδια της πανώλης εκφράζονται ξεκάθαρα:
- Ξαφνικά εμφανίζονται ρίγη και πυρετός.
- Ο υψηλός πυρετός διαρκεί μέχρι θανάτου ή τουλάχιστον 10 ημέρες.
- Υπάρχει έντονη αδυναμία και πόνοι σε όλο το σώμα.
- Η δίψα και η ναυτία είναι συμπτώματα κάθε είδους πανώλης.
- Στην πνευμονική μορφή της πανώλης, τα κύρια συμπτώματα είναι ο βήχας με αίμα και ο συνεχής, αδιάκοπος έμετος με αίμα.
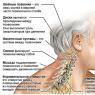
- Επίσης, τα κύρια σημάδια της πανώλης είναι μια ειδική έκφραση του προσώπου, η οποία ονομάζεται «μάσκα πανώλης». Οι μαύροι κύκλοι εμφανίζονται στο πρόσωπο κάτω από τα μάτια, οι εκφράσεις του προσώπου παίρνουν μια έκφραση φρίκης και φόβου, ταλαιπωρίας. Η γλώσσα καλύπτεται με μια παχιά επικάλυψη - μια γλώσσα κιμωλίας.
Τα τυπικά συμπτώματα της νόσου μπορούν εύκολα να διαχωριστούν σε ξεχωριστή ομάδα. Υπάρχουν 4 από αυτά:
- Στο σημείο εισόδου του παθογόνου, εμφανίζεται μια κηλίδα, η οποία χαρακτηρίζεται από στάδια: μετατρέπεται σε εξάνθημα που ανεβαίνει ελαφρώς πάνω από το δέρμα - μια βλατίδα, στη συνέχεια σε ένα κυστίδιο γεμάτο με υγρό.
- Σχηματισμός βούβου πανώλης τη δεύτερη ημέρα της νόσου στην περιοχή των λεμφαδένων. Οι λεμφαδένες κατά τη διάρκεια της βουβωνικής πανώλης αυξάνονται σημαντικά σε μέγεθος. Το παθογόνο πολλαπλασιάζεται σε αυτά και εμφανίζεται μια φλεγμονώδης-οιδηματώδης αντίδραση.
- Η εμφάνιση ενός ατόμου αλλάζει: παρατηρείται ωχρότητα ή μπλε χρώμα των άκρων, του ρινοχειλικού τριγώνου και του προσώπου. Ο παλμός αλλάζει και η αρτηριακή πίεση μειώνεται.
- Όταν είναι άρρωστος, η πήξη του αίματος μειώνεται.
Μορφές της νόσου
Λαμβάνοντας υπόψη τις μεθόδους μόλυνσης της νόσου, τον εντοπισμό και τον επιπολασμό της, διακρίνονται οι ακόλουθες μορφές πανώλης:
| Σημεία και συμπτώματα | |||
| Τοπική φόρμα | Γενικευμένη μορφή | ||
| Δερματική πανώλη | Βουβωνική πανώλη | Σηπταιμική πανώλη | Πνευμονική πανώλη |
| Μια φούσκα με ορώδη περιεχόμενο εμφανίζεται στο σώμα. Όταν ψηλαφάται, γίνεται αισθητός ο πόνος και μετά το άνοιγμα της φυσαλίδας, σχηματίζεται ένα έλκος με μαύρο πυθμένα στο κάτω μέρος - επομένως, ένα άλλο όνομα για την πανώλη, όπως αναφέρθηκε προηγουμένως, είναι ο μαύρος θάνατος. | Μεγαλωμένοι λεμφαδένες. Αυτός μπορεί να είναι ένας μεμονωμένος κόμβος, το μέγεθος του οποίου ποικίλλει από καρυδιά σε μήλο. Ο κόμβος είναι λαμπερός και κόκκινος, πυκνός, επώδυνος στην ψηλάφηση. Την 4η μέρα το bubo γίνεται μαλακό, τη 10η μέρα ανοίγει. Ο θάνατος επέρχεται εντός 4 έως 10 ημερών. | Ταχεία επιδείνωση της γενικής κατάστασης του ασθενούς. Εμφανίζονται ορατά σημάδια - αιμορραγίες στο δέρμα, στους βλεννογόνους, εσωτερική αιμορραγία. | Το πιο επικίνδυνο από όλα τα είδη πανώλης. Όλα τα συμπτώματα της πανώλης εμφανίζονται έντονα και σε όλα αυτά προστίθενται και πνευμονικά συμπτώματα. Το παθογόνο επιτίθεται στα τοιχώματα των κυψελίδων. Εμφανή σημάδια είναι ο ξηρός βήχας, ο οποίος εντείνεται μετά από 2 ημέρες και εμφανίζονται πτύελα. Στην αρχή είναι μια αφρώδης έκκριση, διαυγής σαν νερό, και μετά γίνεται αιματηρή. Τα πτύελα περιέχουν μεγάλο αριθμό παθογόνων που μεταδίδονται με αερομεταφερόμενα σταγονίδια. Ο θάνατος μπορεί να συμβεί 5-6 ημέρες μετά τη μόλυνση. |
Ορισμένοι ερευνητές εντοπίζουν επίσης μια μικτή μορφή της νόσου, όταν ένας τύπος μετατρέπεται σε άλλο. Οι πιο συχνές είναι η πνευμονική και η βουβωνική πανώλη. Ο θάνατος από την πανώλη ήταν πάντα πολύ υψηλός και έφτανε το 95 - 99%. Σήμερα, που έχουν βρεθεί τρόποι καταπολέμησης της πανώλης, αντιμετωπίζεται, αλλά το ποσοστό θνησιμότητας φτάνει το 5 - 10%.
Διάγνωση και θεραπεία
Πολλές πόλεις που κυριεύτηκαν από την πανούκλα κάηκαν. Οι γιατροί που προσπάθησαν να βοηθήσουν μολυσμένους ντυμένους με στολές κατά της πανώλης. Αυτά ήταν δερμάτινα αδιάβροχα μέχρι το πάτωμα. Στο πρόσωπο έβαλαν μια μάσκα με μακρύ ράμφος, στην οποία τοποθετούσαν διάφορα βότανα με αντισηπτικές ιδιότητες. Όταν ο γιατρός εισέπνευσε, τα βότανα αποστείρωναν τον αέρα. Οι γιατροί έβαλαν σκόρδο στο στόμα τους, έτριβαν τα χείλη τους με αυτό, έβαλαν τα αυτιά τους με κουρέλια, κάλυψαν τα μάτια τους με κρυσταλλικούς φακούς - όλα τα σημεία εισόδου ήταν κλειστά για το παθογόνο, η επαφή ήταν όσο το δυνατόν πιο περιορισμένη. Αυτή η προστασία στην πραγματικότητα προστατεύει από τη μόλυνση για μικρό χρονικό διάστημα.
Σήμερα, η διάγνωση αυτής της επικίνδυνης μολυσματικής νόσου περιλαμβάνει μια σειρά από μελέτες. Πραγματοποιείται με στολές κατά της πανώλης, σε ειδικά εξοπλισμένα εργαστήρια.
- Ολοκληρωμένη εξέταση εκείνων των σημείων όπου κυριαρχούν τα συμπτώματα: διευρυμένοι λεμφαδένες, ρινοφάρυγγα, αίμα, ούρα, κόπρανα.
- Πραγματοποιούνται τυπικές εργαστηριακές εξετάσεις πτυέλων.
- Ακτινογραφική διάγνωση λεμφαδένων, εστιακά εξανθήματα.
- Βεβαιωθείτε ότι έχετε εξετάσει τον τόπο διαμονής του ασθενούς κ.λπ.
Η θεραπεία πραγματοποιείται σε διάφορες κατευθύνσεις: αιτιολογική (κατά του παθογόνου), παθογόνος (καταπολέμηση των γενικών συμπτωμάτων), συμπτωματική θεραπεία. Τα άτομα για τα οποία υπάρχει υποψία ότι έχουν την πανώλη πρέπει να αντιμετωπίζονται με αντιβιοτικά.
Πρόληψη ασθενειών
Η πρόληψη και η θεραπεία της νόσου μπορεί να είναι ειδική και επείγουσα.
- Η ειδική πρόληψη περιλαμβάνει τη χρήση αντιβιοτικών.
- Η επείγουσα πρόληψη είναι ο εμβολιασμός, τον οποίο λίγοι άνθρωποι θεωρούν ότι είναι μια αποτελεσματική μέθοδος σωτηρίας από την πανούκλα.
Η πανώλη είναι μια ζωονοσογόνος νόσος, επομένως ο εμβολιασμός δεν δημιουργεί διαρκή ανοσία στην ασθένεια, όπως, για παράδειγμα, κάποτε βοηθούσε ο εμβολιασμός κατά της ευλογιάς. Ο εμβολιασμός κατά της πανώλης μειώνει μόνο τον κίνδυνο μόλυνσης από την πανώλη. Επομένως, ο εμβολιασμός κατά της πανώλης δεν περιλαμβάνεται στον κατάλογο των υποχρεωτικών εμβολιασμών.
Το εμβόλιο συνιστάται να χορηγείται σε άτομα που κινδυνεύουν: ιατρικό προσωπικό σε κρούσματα πανώλης, εργαζόμενοι σε εργαστήρια, άτομα των επαγγελμάτων αυτών που λόγω της φύσης της εργασίας τους συναντούν εστίες μόλυνσης: αρχαιολόγοι, γεωλόγοι, οικολόγοι κ.λπ.
Η μαζική πρόληψη μέσω του εμβολιασμού θεωρείται ακατάλληλη ακόμη και σε περιοχές που έχουν οξείες εστίες αυτής της νόσου.
- Πρώτον, η ανοσία έναντι της νόσου μετά τον εμβολιασμό δεν διαρκεί πολύ.
- Δεύτερον, δεν έχουν διεξαχθεί μελέτες που να επιβεβαιώνουν την αποτελεσματικότητα του μαζικού εμβολιασμού, επομένως είναι άγνωστο πώς θα συμπεριφερθεί η πανώλη μόλις εισέλθει στον εμβολιασμένο οργανισμό. Στο Βιετνάμ, όπου καταγράφηκε επιδημία πανώλης, ο εμβολιασμός δεν βοήθησε στην προστασία έναντι αυτής της ασθένειας.
- Είναι επίσης απαραίτητο να ληφθεί υπόψη ότι το εμβόλιο της πανώλης είναι πολύ ακριβό.
Ο εμβολιασμός γίνεται με ζωντανό εμβόλιο, το οποίο χορηγείται υποδορίως σε άτομα από 7 έως 60 ετών και υποδόρια σε παιδιά από 2 έως 7 ετών, καθώς και σε εγκύους και ηλικιωμένους. Ο επανεμβολιασμός κατά της πανώλης πραγματοποιείται ένα χρόνο αργότερα. Αλλά για άλλη μια φορά εφιστούμε την προσοχή σας στο γεγονός ότι ο εμβολιασμός κατά της πανώλης δεν σας σώζει από την ασθένεια, αλλά μειώνει μόνο τον κίνδυνο μόλυνσης. Θα πρέπει επίσης να ληφθεί υπόψη ότι το εμβόλιο αναπτύχθηκε κατά της βουβωνικής πανώλης και γενικά δεν είναι αποτελεσματικό κατά της πνευμονικής μορφής της νόσου.
Με την εισαγωγή αντιβιοτικών για την καταπολέμηση της πανώλης, ο κίνδυνος αυτής της ασθένειας έχει μειωθεί σημαντικά. Αλλά δεν υπάρχει βεβαιότητα ότι ο μαύρος θάνατος δεν θα επιστρέψει ξανά. Το πρόβλημα της πανώλης παραμένει επίκαιρο σήμερα. Τα τελευταία 60 χρόνια, 4 χιλιάδες κρούσματα πανώλης έχουν καταγραφεί στην επικράτεια της πρώην ΕΣΣΔ. Δεν υπάρχει ακόμη συναίνεση σχετικά με τον τρόπο διεξαγωγής θεραπείας και πρόληψης, σχετικά με τα οφέλη του εμβολιασμού ή σχετικά με τους τρόπους καταπολέμησης των φορέων μόλυνσης.
Ζωονοσογόνος φυσική εστιακή βακτηριακή λοίμωξη, που χαρακτηρίζεται από πυρετό, σοβαρή δηλητηρίαση, ορογόνο-αιμορραγική βλάβη του λεμφικού συστήματος, των πνευμόνων και άλλων οργάνων, σήψη και υψηλή θνησιμότητα. Η ευκολία μόλυνσης, η παρουσία πολλών μηχανισμών μετάδοσης, η ταχύτητα εξάπλωσης, η σοβαρή πορεία, η υψηλή θνησιμότητα - χαρακτηριστικά που μας επιτρέπουν να ταξινομήσουμε την πανώλη ως μία από εκείνες τις μολυσματικές ασθένειες που μπόρεσαν να επηρεάσουν σοβαρά την υγεία του πληθυσμού και γρήγορα εξαπλωθεί διεθνώς? Αυτές οι ασθένειες περιλαμβάνονται στον κατάλογο συμβάντων που μπορούν να δημιουργήσουν έκτακτη ανάγκη για τη δημόσια υγεία και ως εκ τούτου ρυθμίζονται από τους Διεθνείς Κανονισμούς Υγείας του 2005.
Η ανθρωπότητα γνωρίζει τέτοιες καταστροφικές πανδημίες πανώλης:
- το 527-565 υπήρξε μια «Ιουστινιανή πανώλη» (επιδημία στις μεσογειακές χώρες, τη Βυζαντινή Αυτοκρατορία υπό τον αυτοκράτορα Ιουστινιανό), σύμφωνα με χονδρικούς υπολογισμούς, πέθαναν έως και 45-50 εκατομμύρια άνθρωποι, αν και ορισμένοι συγγραφείς γράφουν περίπου 100 εκατομμύρια νεκρούς.
- το 1334, ξεκίνησε η δεύτερη πανδημία στην Κίνα - ο «Μαύρος Θάνατος», ο οποίος οδήγησε σε σημαντική εξαφάνιση του πληθυσμού στην Ευρώπη και την Ασία, σκοτώνοντας περίπου 50-60 εκατομμύρια ανθρώπους.
- Το 1894, η τρίτη πανδημία ξεκίνησε από την Κίνα και μέσα σε 20 χρόνια κάλυψε όλες τις ηπείρους, σκοτώνοντας 10 εκατομμύρια ανθρώπους. Ταυτόχρονα, ο Yersen και ο Kitazato απομόνωσαν τον αιτιολογικό παράγοντα της πανώλης.
Τον 20ο αιώνα κρούσματα πανώλης δεν εμφανίστηκαν τόσο συχνά (από το 1958 έως το 2010, περίπου 50 χιλιάδες περιπτώσεις πανώλης καταγράφηκαν στον κόσμο, η τελευταία εστία εμφανίστηκε το 2010 στο Περού), ωστόσο, λόγω των υπαρχουσών φυσικών εστιών, είναι αδύνατο να εξαλείψει αυτή την ασθένεια. Οι πιο σημαντικές φυσικές εστίες βρίσκονται στην Αφρική, την Αμερική και την Ασία.
Ο αιτιολογικός παράγοντας της πανώλης είναι το Yersinia pestis, ανήκει στο γένος Yersinia, οικογένεια Enterobacteriaceae. Σήμερα υπάρχουν επιστημονικές ενδείξεις ότι ο βάκιλος της πανώλης σχηματίστηκε από τον αιτιολογικό παράγοντα της ψευδοφυματίωσης. Το Y. pestis είναι μια μικρή ωοειδής ράβδος, λερώνεται διπολικά, gram-αρνητικά, δεν σχηματίζει σπόρια, είναι ακίνητη, έχει κάψουλα, αναπτύσσεται καλά σε απλά θρεπτικά μέσα (MPB, MPA σε pH 7,0-7,2), βέλτιστη θερμοκρασία - 18-22 °C. Το Y. pestis είναι ανθεκτικό στο περιβάλλον, ανέχεται καλά τις χαμηλές θερμοκρασίες, μπορεί να επιβιώσει στο έδαφος και το νερό έως και 9 μήνες, στη βλάστηση έως και 6 μήνες, στο περιεχόμενο των buboes για έως και 4 μήνες, επιμένει για μεγάλο χρονικό διάστημα στα πτύελα, αλλά δεν αντέχει το στέγνωμα, στους 55 °C πεθαίνει μέσα σε 10-15 λεπτά. Τα απολυμαντικά που χρησιμοποιούνται σε τυπικές συγκεντρώσεις έχουν αξιόπιστη βακτηριοκτόνο δράση.
Ο βάκιλος της πανώλης έχει πολύπλοκη αντιγονική δομή (18-20 αντιγόνα) και μεγάλο αριθμό παραγόντων επιθετικότητας. Η μολυσματικότητα του παθογόνου προσδιορίζεται από το κλάσμα I (επιφάνεια, καψική ουσία), το οποίο σχηματίζεται μόνο στο σώμα θερμόαιμων ζώων, καθώς και από τα σωματικά αντιγόνα V και IV. Σήμερα υπάρχουν 3 βιολογικές ποικιλίες του Y. pes. με μικρές γενετικές παραλλαγές μεταξύ τους: αρχαία, μεσαιωνικά και ανατολίτικα. κυκλοφορούν σε συγκεκριμένες γεωγραφικές περιοχές. Υπάρχει η άποψη ότι η διαδοχική εμφάνιση αυτών των βιοβαρών καθόρισε την αλληλουχία τριών ιστορικών πανδημιών πανώλης.
Σύμφωνα με τις κλασικές έννοιες, η πανώλη είναι μια φυσική εστιακή ασθένεια. Η πηγή μόλυνσης είναι διάφορα είδη τρωκτικών (περίπου 300 είδη) που ζουν σε ζώνες στέπας και ερήμου (σκίουροι, μαρμότες, ταρμπάγκαν, γερβίλοι, βολβοί κ.λπ.), και σε ανθρωποπουργικά κύτταρα - αρουραίους και ποντίκια. Ο βάκιλος της πανώλης επιμένει στη φύση λόγω περιοδικών επιζωοτιών στα τρωκτικά. Ο κύριος μηχανισμός μετάδοσης της μόλυνσης είναι μεταδοτικός, μέσω ψύλλων. Μετά τη μόλυνση με το αίμα ενός μολυσμένου τρωκτικού, το μικρόβιο της πανώλης πολλαπλασιάζεται στο πεπτικό σύστημα του ψύλλου και στη συνέχεια σχηματίζεται ένα «μπλοκ πανώλης» όταν συσσωρεύονται βάκιλοι πανώλης και γεμίζουν τον αυλό του πεπτικού μυελού. Όταν πιπιλίζει ξανά αίμα, ο ψύλλος αναζωπυρώνει τους μικροοργανισμούς που έχουν συσσωρευτεί, γεγονός που οδηγεί σε μόλυνση άλλου τρωκτικού ή ανθρώπου. Μετά τη μόλυνση, ένας ψύλλος γίνεται επικίνδυνος μετά από περίπου 5 ημέρες και μπορεί να αποθηκεύσει το παθογόνο μέσα του για περισσότερο από 1 χρόνο.
Η μόλυνση είναι επίσης δυνατή λόγω του κυνηγιού τρωκτικών με σκοπό την κατανάλωση τους ή την αφαίρεση πολύτιμης γούνας. Η σφαγή και η εκδορά ενός πτώματος ζώου μπορεί να οδηγήσει σε βλάβη στο ανθρώπινο δέρμα και να διευκολύνει την είσοδο του παθογόνου της πανώλης στο αίμα ενός άρρωστου ζώου. Η κατανάλωση ανεπαρκώς θερμικά επεξεργασμένου κρέατος μπορεί να οδηγήσει σε διατροφική μόλυνση ενός ατόμου με πανώλη. Εκτός από τα τρωκτικά, ορισμένα άλλα είδη ζώων, όπως οι καμήλες, μπορούν να μολυνθούν και να αρρωστήσουν σε ημιερήμους ζώνες. Από άρρωστες καμήλες, οι άνθρωποι μολύνονται μέσω άμεσης επαφής από οικόσιτα ζώα, οι γάτες υποφέρουν από την πανώλη, η οποία μπορεί επίσης να είναι πηγή μόλυνσης για τον άνθρωπο. Η οδός μετάδοσης γίνεται μέσω γρατσουνιών και δαγκωμάτων, αν και είναι πιθανός και αερογενής μηχανισμός μόλυνσης.
Ιδιαίτερα επικίνδυνη για άλλους είναι η πνευμονική μορφή πανώλης, λόγω της μετάδοσης του παθογόνου με αερομεταφερόμενα σταγονίδια. Αυτό είναι το γεγονός που χρησιμοποιείται όταν χρησιμοποιείται η πανώλη ως βιολογικό όπλο, όταν είναι δυνατή η μόλυνση μεγάλου αριθμού ατόμων ως αποτέλεσμα του ψεκασμού ενός αερολύματος που περιέχει αυτό το παθογόνο στον αέρα. Σε άλλες κλινικές μορφές πανώλης στον άνθρωπο, η μεταδοτικότητα των ασθενών είναι πολύ χαμηλότερη. Η ευαισθησία του ανθρώπου στην πανώλη είναι πολύ υψηλή. Ο δείκτης μολυσματικότητας είναι σχεδόν 100%. Η ανοσία είναι επίμονη, μακροχρόνια, αντιβακτηριδιακή και αντιτοξική, κυρίως κυτταρική.
Υ. pes. γνωστό ως ένα από τα πιο διεισδυτικά βακτήρια. Οι μηχανισμοί προσαρμογής του ανθρώπου πρακτικά δεν είναι προσαρμοσμένοι για να αντισταθούν στη διείσδυση και την ανάπτυξή του στο σώμα. Επομένως, ο βάκιλος της πανώλης πολλαπλασιάζεται πολύ γρήγορα. Τα βακτήρια παράγουν μεγάλες ποσότητες παραγόντων διαπερατότητας (νεουραμινιδάση, ινωδολυσίνη, κοαγκουλάση κ.λπ.), αντιφαγίνες που μειώνουν τη φαγοκυττάρωση, παράγοντες που καταστέλλουν την παραγωγή ενδογενούς γ-ιντερφερόνης, πρωτεάση, η οποία ενεργοποιεί το πλασμινογόνο και καταστρέφει το συμπλήρωμα. Όλα αυτά συμβάλλουν στην ταχεία και μαζική λεμφογενή και αιματογενή διάδοση στα όργανα του SMF με επακόλουθη ενεργοποίηση των μακροφάγων.
Η ενδοτοξίνη (λιποπολυσουκρίδη) παίζει σημαντικό ρόλο στην παθογένεση της σηπτικής πανώλης και του συνδρόμου διάχυτης ενδοαγγειακής πήξης. Η σοβαρή αντιγοναιμία, η απελευθέρωση φλεγμονωδών μεσολαβητών, συμπεριλαμβανομένων των σοκ γενετικών κυτοκινών, προκαλούν την ανάπτυξη διαταραχών της μικροκυκλοφορίας, το σύνδρομο DIC με την επακόλουθη ανάπτυξη μολυσματικού-τοξικού σοκ.
Η κλινική εικόνα της νόσου καθορίζεται κυρίως από τον τόπο διείσδυσης του παθογόνου - μέσω του δέρματος, των πνευμόνων ή του πεπτικού σωλήνα.
Η παθογένεση της πανώλης έχει τρία στάδια. Πρώτον, το παθογόνο από τη θέση του εμβολιασμού διεισδύει λεμφογενώς στους περιφερειακούς λεμφαδένες, όπου παραμένει για μικρό χρονικό διάστημα. Σε αυτή την περίπτωση, σχηματίζεται μια πρωτοπαθής μάστιγα πανώλης με την ανάπτυξη φλεγμονωδών, αιμορραγικών και νεκρωτικών αλλαγών στους λεμφαδένες. Τα Buboes φτάνουν σε διάμετρο 5-8 cm. οι λεμφαδένες είναι συγκολλημένοι μεταξύ τους, με σύσταση σαν ζύμη, ακίνητοι, σκούρο κόκκινο σε διατομή, με εστίες νέκρωσης. Ο ιστός γύρω από το bubo είναι οιδηματώδης. Ως αντίδραση στη νέκρωση, αναπτύσσεται πυώδης φλεγμονή και τήξη του ιστού των λεμφαδένων και εμφανίζονται έλκη. Με τη λεμφογενή εξάπλωση, εμφανίζονται νέοι βουβώνες δεύτερης και τρίτης τάξης, στους οποίους υπάρχουν οι ίδιες μορφολογικές αλλαγές όπως στο βούβο πρώτης τάξης. Η αιματογενής εξάπλωση οδηγεί σε ταχεία ανάπτυξη βακτηριαιμίας και σηψαιμίας της πανώλης, που εκδηλώνονται με εξάνθημα, πολλαπλές αιμορραγίες, αιματογενείς βλάβες στους λεμφαδένες, σπλήνα, δευτεροπαθή πνευμονία πανώλης, εκφυλισμό και νέκρωση παρεγχυματικών οργάνων. Στο στάδιο της βακτηριαιμίας αναπτύσσεται σοβαρή τοξίκωση με αλλαγές στις ρεολογικές ιδιότητες του αίματος, διαταραχές της μικροκυκλοφορίας και αιμορραγικές εκδηλώσεις σε διάφορα όργανα. Οι διαταραχές της μικροκυκλοφορίας προκαλούν αλλαγές στον καρδιακό μυ και στα αιμοφόρα αγγεία, καθώς και στα επινεφρίδια, γεγονός που προκαλεί οξεία καρδιαγγειακή ανεπάρκεια. Ο σπλήνας είναι σηπτικός, απότομα διευρυμένος (2-4 φορές), πλαδαρός, παράγει άφθονη απόξεση του πολφού με εστίες νέκρωσης και αντίδραση λευκοκυττάρων στη νέκρωση.
Η δευτερογενής πνευμονία πανώλης, που αναπτύσσεται ως αποτέλεσμα αιματογενούς εμβολικής λοίμωξης, είναι εστιακής φύσης. Στους πνεύμονες, ως αποτέλεσμα της ορογόνου-αιμορραγικής φλεγμονής, εμφανίζονται πολλές σκούρες κόκκινες εστίες με περιοχές νέκρωσης, όπου μπορεί να βρεθεί μεγάλος αριθμός παθογόνων. Μερικές φορές, κατά τον αρχικό ενοφθαλμισμό μικροβίων της πανώλης στο δέρμα, εκτός από το bubo, αναπτύσσονται αλλαγές στο σημείο εισαγωγής, δηλ. προκύπτει πρωταρχική επιρροή. Το τελευταίο αντιπροσωπεύεται από ένα φλύκταινα πανώλης (μια κύστη με ορογόνο-αιμορραγικό περιεχόμενο) ή ένα αιμορραγικό καρβούνι της πανώλης. Η λεμφαγγειίτιδα εμφανίζεται μεταξύ της πρωτοπαθούς προσβολής και του ντέφι. Στη θέση του καρβουνιού, παρατηρείται οίδημα και πάχυνση του δέρματος, το οποίο γίνεται σκούρο κόκκινο. Η ενότητα δείχνει αιματηρό εμποτισμό όλων των στρωμάτων του δέρματος, καθώς και εστίες νέκρωσης που περιβάλλονται από συσσωρεύσεις λευκοκυττάρων. Στη συνέχεια, το καρμπούνι καλύπτεται με έλκη. Η σηψαιμία αναπτύσσεται με τις ίδιες αλλαγές στα όργανα όπως και στη βουβωνική πανώλη.
Με την αερογενή οδό μόλυνσης προσβάλλονται κυρίως οι κυψελίδες. Αναπτύσσουν μια φλεγμονώδη διαδικασία με στοιχεία νέκρωσης - εμφανίζεται πλευροπνευμονία. Στην τομή, ο πνευμονικός ιστός είναι γκριζοκίτρινος κατά την έναρξη της νόσου, ο αυλός των κυψελίδων περιέχει ορογόνο-αιμορραγικό εξίδρωμα. Αναπτύσσεται επίσης ορογόνος-αιμορραγική πλευρίτιδα. Ακολούθως, εμφανίζεται στάση και αιμορραγία και αναπτύσσονται εστίες νέκρωσης και δευτερογενούς εξύθησης. Περαιτέρω βακτηριαιμία συνοδεύεται από έντονη τοξίκωση και ανάπτυξη σηπτικών-αιμορραγικών εκδηλώσεων σε διάφορα όργανα και ιστούς. Η εμφάνιση αντισωμάτων στην πανώλη παρατηρείται στα τελευταία στάδια της νόσου.
Σύμφωνα με τη Διεθνή Ταξινόμηση Νοσημάτων, διακρίνονται οι ακόλουθες μορφές πανώλης:
- βουβωνική πανώλη με χαρακτηριστική ανάπτυξη λεμφαδενίτιδας ή βουβωνικής πανώλης.
- Η κυτταρική δερματική πανώλη είναι μια οξεία μολυσματική ασθένεια που εκδηλώνεται με σοβαρή δηλητηρίαση, βλάβη στο δέρμα, τους λεμφαδένες, τους πνεύμονες και άλλα όργανα.
- Η πνευμονική πανώλη είναι η πιο επικίνδυνη μορφή πανώλης που προκαλείται από βλάβη στους πνεύμονες. συνήθως ο ασθενής πεθαίνει εντός 48 ωρών, μόνο η θεραπεία που ξεκίνησε στο πρώιμο στάδιο είναι αποτελεσματική.
- Η μηνιγγίτιδα από πανώλη είναι μια σπάνια μορφή πανώλης που μπορεί να αναπτυχθεί από την αρχή της νόσου, αλλά συνήθως στο πλαίσιο της ανεπαρκούς αντιβακτηριακής θεραπείας.
- πρωτοπαθής σηψαιμία - με αυτόν τον τύπο πανώλης, τα μικρόβια εξαπλώνονται αιματογενώς σε όλο το σώμα, το άτομο πεθαίνει μέσα σε δύο ημέρες.
- άλλες μορφές πανώλης?
- απροσδιόριστη πανούκλα.
Ανάλογα με το βαθμό βαρύτητας διακρίνονται: ήπιες (μόνο σε άτομα που γεννήθηκαν σε ενδημικές περιοχές ή σε εμβολιασμένα άτομα), μέτρια, σοβαρά. Η περίοδος επώασης διαρκεί 3-6 ημέρες, μερικές φορές από αρκετές ώρες έως 1-2 ημέρες, για τα εμβολιασμένα άτομα - έως και 10 ημέρες. Σε σοβαρές περιπτώσεις, η ασθένεια ξεκινά ξαφνικά με ρίγη και αύξηση της θερμοκρασίας του σώματος στους 39,5-40 ° C. Από τις πρώτες ώρες οι ασθενείς παραπονιούνται για έντονο πονοκέφαλο, λήθαργο, ζάλη και μυϊκό πόνο. Το πρόσωπο είναι υπεραιμικό, τα μάτια είναι κόκκινα λόγω της έγχυσης των αγγείων του επιπεφυκότα. Σε σοβαρές περιπτώσεις της νόσου, τα χαρακτηριστικά του προσώπου γίνονται πιο έντονα, εμφανίζεται κυάνωση, μαύροι κύκλοι κάτω από τα μάτια και έκφραση οδύνης και φρίκης (facies pestica). Η γλώσσα είναι διογκωμένη, ξηρή, με ρωγμές, καλυμμένη με παχύ στρώμα λευκής πλάκας και είναι διευρυμένη. Οι παλάτινες αμυγδαλές είναι επίσης διευρυμένες, πρησμένες, με έλκη. Λόγω της ξηρότητας των βλεννογόνων της στοματικής κοιλότητας, της πάχυνσης και της ξηρότητας της γλώσσας, η ομιλία των ασθενών γίνεται ακατανόητη. Μπορεί να εμφανιστεί πετχειώδες εξάνθημα στο δέρμα. Ο παλμός είναι συχνός (μέχρι 120-140 το λεπτό), αδύναμος στο γέμισμα, συχνά άρρυθμος, μερικές φορές σαν κλωστή. Οι ήχοι της καρδιάς πνίγονται, τα όρια διευρύνονται. Η αρτηριακή πίεση μειώνεται, εμφανίζεται συχνά κατάρρευση και εμφανίζεται το ITS. Η δύσπνοια είναι έντονη. Η κοιλιά είναι πρησμένη και επώδυνη, το συκώτι και ο σπλήνας είναι διογκωμένοι. Σε σοβαρές περιπτώσεις, είναι πιθανοί αιματηροί έμετοι και χαλαρά κόπρανα αναμεμειγμένα με βλέννα και αίμα. Η διούρηση μειώνεται.
Λόγω βλάβης στο κεντρικό νευρικό σύστημα, η συμπεριφορά του ασθενούς αλλάζει. Εμφανίζεται ανησυχία, ταραχή, υπερβολική κινητικότητα και τρόμος της γλώσσας. Η ομιλία γίνεται ακατανόητη, το βάδισμα γίνεται ασταθές και ο συντονισμός των κινήσεων διαταράσσεται. Μερικές φορές άλλοι αντιλαμβάνονται έναν τέτοιο ασθενή ως μεθυσμένο. Ήδη την πρώτη μέρα της ασθένειας, η συνείδηση σκοτεινιάζεται, το παραλήρημα και οι παραισθήσεις εμφανίζονται.
Με ήπια και μέτρια βαρύτητα, το επίπεδο του πυρετού και της μέθης είναι αντίστοιχα χαμηλότερα. Στο πλαίσιο αυτών των γενικών εκδηλώσεων της πανώλης, αναπτύσσονται βλάβες χαρακτηριστικές διαφόρων κλινικών μορφών.
Βουβωνική πανώληεμφανίζεται συχνότερα (80% των περιπτώσεων πανώλης) και συνοδεύεται από ανάπτυξη λεμφαδενίτιδας. Η ασθένεια ξεκινάει οξεία με αύξηση της θερμοκρασίας του σώματος στους 39,5-40 ° C και έντονο τοπικό πόνο στο σημείο του σχηματισμού βουβώνων. Αυτός ο πόνος δυσκολεύει τις κινήσεις και αναγκάζει τον ασθενή να τις περιορίσει και να αποκτήσει μια άβολη στάση. Οι μασχαλιαίες, οι μηριαίοι και οι βουβωνικοί λεμφαδένες προσβάλλονται συχνότερα, γεγονός που οφείλεται στον συχνό ενοφθαλμισμό του παθογόνου στο δέρμα των κάτω και άνω άκρων, τα οποία είναι πιο προσιτά σε τσίμπημα ψύλλων. Στη διαδικασία εμπλέκεται ολόκληρη η τοπογραφική-ανατομική ομάδα των λεμφαδένων και οι παρακείμενοι ιστοί. Οι λεμφαδένες αυξάνονται σε μέγεθος. στην αρχή έχουν περίγραμμα, προεξέχουν πάνω από το δέρμα και είναι ανώδυνα κατά την ψηλάφηση. Το δέρμα πάνω από το bubo είναι ζεστό στην αφή, τεντωμένο, λαμπερό, κόκκινο και με την πάροδο του χρόνου γίνεται μωβ-μπλε. Σταδιακά αναπτύσσεται οίδημα του υποδόριου λιπώδους ιστού και περιαδενίτιδα, με αποτέλεσμα οι λεμφαδένες να συγχωνεύονται σε ένα συνεχές συγκρότημα. Ο σχηματισμένος βουβός δεν έχει καθαρά περιγράμματα, είναι ακίνητος και έντονα επώδυνος κατά την ψηλάφηση. Στο κέντρο του bubo, ψηλαφούνται χόνδρινοι σχηματισμοί, κατά μήκος της περιφέρειας υπάρχει ήπιο πρήξιμο. Το μέγεθος του bubo είναι 1-10 cm σε διάμετρο. Δεν υπάρχει λεμφαγγειίτιδα. Η ολοκλήρωση του bubo είναι διαφορετική - απορρόφηση, διαπύηση, σκλήρυνση.
Αρκετά συχνά, την 6η-8η ημέρα της ασθένειας, ο βούβος μπορεί να εμπλακεί. Το δέρμα πάνω από αυτό αποκτά ένα μπλε-καφέ χρώμα και γίνεται λεπτό, εμφανίζεται μια αυξομείωση στο κέντρο και στη συνέχεια σχηματίζεται ένα συρίγγιο μέσω του οποίου απελευθερώνεται πυώδες-αιματηρό υγρό. Η αντίστροφη διαδικασία στο bubo διαρκεί 3-4 εβδομάδες. Από τη στιγμή που ανοίγει το bubo, η κατάσταση του ασθενούς βελτιώνεται. Εάν η αντιβακτηριακή θεραπεία ξεκινήσει έγκαιρα, εμφανίζεται πλήρης απορρόφηση ή σκλήρυνση του βουβού.
Οι μπούμπες που βρίσκονται στην περιοχή του λαιμού έχουν σοβαρή πορεία. Εάν οι μασχαλιαίες βούβες απειλούν να εισχωρήσουν στους πνεύμονες, ενέχουν κίνδυνο ανάπτυξης δευτερογενούς πνευμονικής πανώλης. Εάν το παθογόνο ξεπεράσει το λεμφικό φράγμα, εισέρχεται στη γενική κυκλοφορία του αίματος και οδηγεί στη γενίκευση της μολυσματικής διαδικασίας με το σχηματισμό εστιών μόλυνσης στα εσωτερικά όργανα. Άλλες κλινικές μορφές πανώλης αναπτύσσονται.
Κυτταριδική πανώλησυμβαίνει σπάνια (3-4%). Στο σημείο εισόδου του παθογόνου, εμφανίζεται μια κόκκινη, επώδυνη κηλίδα, η οποία μετατρέπεται γρήγορα και διαδοχικά σε βλατίδα, κυστίδιο και φλύκταινα με σκούρο αιματηρό περιεχόμενο, που περιβάλλεται από μια μοβ περιοχή άξονα. Στη θέση της φλύκταινας, σχηματίζεται ένα έλκος με κίτρινο κάτω μέρος, το οποίο στη συνέχεια καλύπτεται με μια σκούρα ψώρα. Το έλκος είναι έντονα επώδυνο και επουλώνεται αργά με το σχηματισμό ουλής. Ταυτόχρονα, εμφανίζεται η ανάπτυξη περιφερειακού βουβού με αντίστοιχες εμπύρετες και μεθυστικές εκδηλώσεις.
Πνευμονική πανώληΤόσο οι πρωτογενείς όσο και οι δευτερογενείς βλάβες έχουν παρόμοια κλινική εικόνα. Η βλάβη των πνευμόνων είναι η πιο επικίνδυνη, τόσο επιδημιολογικά όσο και κλινικά. Η νόσος χαρακτηρίζεται από εξαιρετικά σοβαρή πορεία και υψηλή θνησιμότητα. Η περίοδος επώασης διαρκεί από αρκετές ώρες έως 1-2 ημέρες. Η ασθένεια ξεκινά ξαφνικά, με ταχεία αύξηση της θερμοκρασίας του σώματος στους 39,5-40 ° C και άνω, που συνοδεύεται από ρίγη, αφόρητο πονοκέφαλο και έμετο. Ήδη από τις πρώτες ώρες της νόσου εμφανίζεται οξύς πόνος στο στήθος, βήχας, δύσπνοια, παραλήρημα. Ο βήχας είναι αρχικά ξηρός, αλλά πολύ γρήγορα γίνεται υγρός με την απελευθέρωση βλεννογόνων, διαφανών πτυέλων. Στη συνέχεια, γίνεται υγρό, αφρό, αιματηρό και μετά αιματηρό. Η ποσότητα των πτυέλων ποικίλλει από μερικές σούβλες («ξηρή πανώλη») έως σημαντική παραγωγή (400-500 ml ή περισσότερο την ημέρα). Η δύσπνοια και η ταχυκαρδία αυξάνονται γρήγορα (σφυγμός - 120-140 ανά λεπτό). Τα φυσικά δεδομένα από τους πνεύμονες κατά τη διάρκεια αυτής της περιόδου δεν ανταποκρίνονται στη σοβαρή κατάσταση του ασθενούς. Η αναπνοή γίνεται σκληρή και η ακρόαση σε μερικούς ασθενείς μπορεί να αποκαλύψει κρυψώνες ή λεπτές φυσαλίδες. Κατά την περίοδο αιχμής, η μέθη αυξάνεται. Η συνείδηση διαταράσσεται έντονα, η διέγερση των ασθενών αυξάνεται, οι αυταπάτες και οι ψευδαισθήσεις εμφανίζονται. Ο σφυγμός είναι συχνός, αρρυθμικός, η αρτηριακή πίεση μειώνεται. Σοβαρή δύσπνοια (αναπνευστικός ρυθμός - 40-60 ανά λεπτό) και ταχύπνοια. Το πρόσωπο είναι πρησμένο, με κυάνωση, πετχειώδες εξάνθημα και μαζικές αιμορραγίες εμφανίζονται στο δέρμα. Παράγεται μεγάλη ποσότητα αιματηρών πτυέλων. Στους πνεύμονες, προσδιορίζονται σημάδια πνευμονίας - τοπική θαμπάδα του ήχου κρουστών, άφθονες υγρές λεπτές φυσαλίδες. Η ακτινογραφία αποκαλύπτει πολλαπλές μικρές εστίες πνευμονίας, που συγχωνεύονται κατά τόπους. Οι λοβιακές βλάβες στην πανώλη δεν παρατηρούνται στους πνεύμονες. Στο τελικό στάδιο, αναπτύσσεται μια πνιγμένη κατάσταση λόγω εγκεφαλικού οιδήματος-οίδημα (ONS). Το δέρμα γίνεται μπλε λόγω της παρουσίας αιμορραγιών. Το πρόσωπο παίρνει μια γήινη απόχρωση, τα χαρακτηριστικά του οξύνονται, τα μάτια του βυθισμένα. Υπάρχει μια έκφραση φρίκης στο πρόσωπό του. Η αναπνοή είναι ρηχή, ο παλμός είναι νηματώδης, η αρτηριακή πίεση πέφτει σε κρίσιμα επίπεδα. Αναπτύσσεται υπόκλιση και κώμα. Οι ασθενείς πεθαίνουν την τρίτη έως την πέμπτη ημέρα από την έναρξη της νόσου λόγω οξείας αναπνευστικής ανεπάρκειας και λοιμώδους-τοξικού σοκ.
Σπάνια (1-3%) παρατηρήθηκε σηψαιμία, κυρίως σε άτομα άνω των 60 ετών. Ήδη από τις πρώτες ώρες της νόσου εμφανίζονται σημάδια ITS που είναι και η αιτία θανάτου του ασθενούς. Η περίοδος επώασης διαρκεί αρκετές ώρες. Η ανάπτυξη της νόσου είναι ταχεία. Η έναρξη είναι ξαφνική: η συνείδηση θολώνει γρήγορα, εμφανίζεται διέγερση, αποπροσανατολισμός, μπερδεμένη ομιλία, τρόμος της γλώσσας, των χεριών και ασταθές βάδισμα. Το πρόσωπο είναι πρησμένο, υπεραιμικό. Τα συμπτώματα της νόσου εξελίσσονται γρήγορα. Τα Buboes δεν έχουν χρόνο να σχηματιστούν. Λίγες ώρες μετά την έναρξη της νόσου, με φόντο σοβαρής δηλητηρίασης, αναπτύσσεται αιμορραγικό σύνδρομο με μαζικές αιμορραγίες στο δέρμα και τους βλεννογόνους. Εμφανίζονται ρινική, πνευμονική και μητρική αιμορραγία, αιματηροί έμετοι, αίμα στα κόπρανα και βαριά αιματουρία. Η πνευμονία εμφανίζεται πολύ γρήγορα. Συχνά αναπτύσσεται μηνιγγοεγκεφαλίτιδα (τότε είναι που αυτή η επιλογή πρέπει να κωδικοποιηθεί ως μηνιγγίτιδα πανώλης σύμφωνα με το ICD-10). Αυξάνονται οι εκδηλώσεις ITS, AHF και ARF: ταχυκαρδία, νηματώδης παλμός, μειωμένη αρτηριακή πίεση, δύσπνοια, ταχύπνοια. Οι ασθενείς πεθαίνουν μέσα σε 1-3 ημέρες.
Η μορφή που εμφανίζεται κατά τη διάρκεια της γαστρεντερικής λοίμωξης είναι πολύ σπάνια. Σύμφωνα με το ICD-10, ανήκει σε άλλες μορφές πανώλης. Μερικοί συγγραφείς τείνουν να το θεωρούν ως εκδήλωση της σηπτικής μορφής. Τα κλινικά σημάδια είναι πόνος στην κοιλιά, τενεσμός, ναυτία, έμετος και αιματηρή διάρροια. Στη Νοτιοανατολική Ασία περιγράφεται μια φαρυγγική μορφή πανώλης, η οποία ανήκει και σε άλλες μορφές πανώλης. Η πύλη εισόδου είναι η βλεννογόνος μεμβράνη του στοματικού τμήματος του λαιμού που σχηματίζονται υπογνάθια. Ακόμη και μια υποκλινική πορεία της νόσου έχει περιγραφεί σε μια φυσική εστία πανώλης. Μερικές φορές ανιχνεύεται μεταφορά βακτηρίων του φάρυγγα σε άτομα επαφής.
Πώς να αντιμετωπίσετε την πανώλη;
Θεραπεία της πανώληςχρειάζεται οπωσδήποτε νοσηλεία. Η νοσηλεία πραγματοποιείται σε εξειδικευμένα νοσοκομεία που βρίσκονται σε αυστηρό αντιεπιδημικό καθεστώς. Εάν υπάρχει υποψία πανώλης, συνταγογραφείται αμέσως ετιοτροπική θεραπεία χωρίς να περιμένουμε τα αποτελέσματα εργαστηριακής επιβεβαίωσης. Όσο νωρίτερα ξεκινήσει η ετιοτροπική θεραπεία, τόσο πιο ευνοϊκή είναι η πρόγνωση της νόσου. Το κύριο φάρμακο για τη θεραπεία της πανώλης σε ενήλικες, σύμφωνα με τις συστάσεις του ΠΟΥ, είναι η στρεπτομυκίνη. Χορηγείται ενδομυϊκά ή ενδοφλέβια για 7-14 ημέρες ή τουλάχιστον μέχρι την 5η ημέρα της φυσιολογικής θερμοκρασίας του σώματος. Δεν συνιστάται η υπέρβαση της ημερήσιας δόσης των 2,0 g.
Ελλείψει σοβαρής οξείας νεφρικής ανεπάρκειας (ARF), είναι δυνατή η χρήση γενταμυκίνης, η οποία χορηγείται ενδοφλεβίως για 10 ημέρες. Εάν οι αμινογλυκοσίδες δεν μπορούν να χρησιμοποιηθούν λόγω δυσανεξίας ή σοβαρής οξείας νεφρικής ανεπάρκειας, η δοξυκυκλίνη από το στόμα ενδείκνυται για 10 ημέρες. Εάν το παθογόνο της πανώλης είναι ανθεκτικό στη στρεπτομυκίνη και τη δοξυκυκλίνη, η χλωραμφενικόλη (χλωραμφενικόλη) (χλωραμφενικόλη) συνταγογραφείται επίσης από το στόμα.
Το εύρος της παθογενετικής θεραπείας καθορίζεται από την κλινική μορφή και τη σοβαρότητα της νόσου. Σε περίπτωση ανάπτυξης μολυσματικού-τοξικού σοκ, η θεραπεία πραγματοποιείται σύμφωνα με σύγχρονες συστάσεις. Η θεραπεία αποτοξίνωσης είναι υποχρεωτική. Ρεοπολυγλυκίνη, διάλυμα γλυκόζης 5%, αλατούχα διαλύματα, διουρητικά και, εάν είναι απαραίτητο, γλυκοκορτικοστεροειδή χορηγούνται ενδοφλεβίως. Απαραίτητα μέτρα είναι η διόρθωση της καρδιαγγειακής δραστηριότητας, η αναπνευστική υποστήριξη και ο αυστηρός έλεγχος του υδατικού ισοζυγίου. Τα τελευταία χρόνια, η πλασμαφαίρεση έχει χρησιμοποιηθεί για την καταπολέμηση της τοξίκωσης.
Με ποιες ασθένειες μπορεί να σχετίζεται;
Οι επιπλοκές της πανώλης εξαρτώνται από την κλινική μορφή. Με τη βουβωνική πανώλη, είναι πιθανό να εμφανιστεί δευτερογενής μόλυνση με την ανάπτυξη, καθώς και ανάπτυξη δευτερογενούς. Η πορεία της πνευμονικής πανώλης περιπλέκεται από αιμορραγικό πνευμονικό οίδημα, οξεία αναπνευστική ανεπάρκεια και μολυσματικό-τοξικό σοκ. Σε περίπτωση σηψαιμικής πανώλης, μπορεί να αναπτυχθεί ITS, οξεία καρδιακή ανεπάρκεια (AHF) και αιμορραγία.
Ελλείψει κατάλληλης θεραπείας, το ποσοστό θνησιμότητας για τη βουβωνική πανώλη φτάνει το 70%, και με θεραπεία - 10-20%. Το ποσοστό θνησιμότητας για πνευμονική πανώλη στην περίπτωση θεραπείας είναι 30-50%, και ελλείψει αυτής - 100%. Το ποσοστό θνησιμότητας για σηψαιμία πανώλη ελλείψει θεραπείας είναι επίσης 100%.
Αντιμετώπιση της πανώλης στο σπίτι
Θεραπεία της πανώληςπραγματοποιείται αποκλειστικά σε ιατρικό νοσοκομείο, όπου παρέχεται στον ασθενή η κατάλληλη φροντίδα και έτσι διασφαλίζεται η απομόνωσή του από υγιή άτομα.
Οι αναρρώμενοι εξέρχονται μετά από πλήρη κλινική ανάρρωση και τριπλάσιο αρνητικό αποτέλεσμα βακτηριολογικής εξέτασης (επιχρίσματα από το στόμα, πτύελα), αλλά όχι νωρίτερα από 4 εβδομάδες από τη στιγμή της ανάρρωσης στη βουβωνική μορφή και 6 εβδομάδες στην πνευμονική μορφή.
Ποια φάρμακα χρησιμοποιούνται για τη θεραπεία της πανώλης;
Ετιοτροπική θεραπεία:
- - 1,0 g κάθε 12 ώρες ενδομυϊκά ή ενδοφλέβια για 7-14 ημέρες ή τουλάχιστον μέχρι την 5η ημέρα της φυσιολογικής θερμοκρασίας του σώματος. Δεν συνιστάται η υπέρβαση της ημερήσιας δόσης των 2,0 g.
- - με βάση μια ημερήσια δόση 0,002 g/kg σωματικού βάρους, η οποία χωρίζεται σε τρία ίσα μέρη και χορηγείται ενδοφλεβίως κάθε 8 ώρες για 10 ημέρες. Η χρήση επιτρέπεται απουσία έντονης οξείας νεφρικής ανεπάρκειας.
- - 0,1 g 2 φορές την ημέρα ή από το στόμα για 10 ημέρες. σχετικό όταν είναι αδύνατη η χρήση αμινογλυκοσιδών λόγω της δυσανεξίας τους ή της σοβαρής οξείας νεφρικής ανεπάρκειας.
- - 0,5-1,0 g κάθε 6 ώρες. σχετικό σε περίπτωση αντοχής του παθογόνου της πανώλης στη στρεπτομυκίνη και τη δοξυκυκλίνη, καθώς και σε περίπτωση μηνιγγίτιδας από πανώλη
- - 0,5-1,0 g κάθε 6 ώρες. σχετικό σε περίπτωση αντοχής του παθογόνου της πανώλης στη στρεπτομυκίνη και τη δοξυκυκλίνη, καθώς και σε περίπτωση μηνιγγίτιδας από πανώλη.
Θεραπεία αποτοξίνωσης:
- , διάλυμα γλυκόζης 5%, αλατούχα διαλύματα, διουρητικά, γλυκοκορτικοστεροειδή χορηγούνται ενδοφλεβίως.
Αντιμετώπιση της πανώλης με παραδοσιακές μεθόδους
Η πανώλη είναι μια επιθετική και ταχέως αναπτυσσόμενη ασθένεια, η χρήση λαϊκών θεραπειών στη θεραπεία της οποίας μπορεί να είναι η ίδια καθυστέρηση που οδηγεί στη συνέχεια σε θάνατο. Τα φυτικά εκχυλίσματα δεν μπορούν να έχουν επαρκή επίδραση στον βάκιλο της πανώλης, ειδικά σε σύντομο χρονικό διάστημα, επομένως, με τυχόν ενοχλητικά συμπτώματα και την παραμικρή υποψία πανώλης, συνιστάται να αναζητήσετε επειγόντως ιατρική βοήθεια αντί να δοκιμάσετε συνταγές παραδοσιακής ιατρικής.
Θεραπεία της πανώλης κατά τη διάρκεια της εγκυμοσύνης
Η πανώλη είναι μια ασθένεια που χαρακτηρίζεται από υψηλή τοξική δράση, η οποία για μια έγκυο συνήθως σημαίνει αποβολή. Θεραπεία της πανώληςσε μια έγκυο, πρώτα απ 'όλα, ο στόχος είναι η διατήρηση της ζωής της μητέρας. Μετά τη διακοπή της εγκυμοσύνης, η θεραπεία πραγματοποιείται σύμφωνα με το τυπικό σχήμα.
Ο προγραμματισμός μιας εγκυμοσύνης και η πορεία της πρέπει να είναι εκείνη η περίοδος στη ζωή μιας γυναίκας που με κάθε δυνατό τρόπο προστατεύει τον εαυτό της από αρνητικές επιρροές. Πανούκλα για σήμερα
δεν ενέχει κίνδυνο για τους κατοίκους της περιοχής μας, με εξαίρεση τον κίνδυνο εισαγωγής του από ενζωοτικές εστίες και από το εξωτερικό. Αυτό αποτρέπεται από εργαζόμενους διαφόρων ιδρυμάτων κατά της πανώλης. Για άμεση προστασία κατά τη διάρκεια εκδήλωσης της νόσου, ο ΠΟΥ δεν συνιστά τον εμβολιασμό. Ο εμβολιασμός χρησιμοποιείται μόνο ως προληπτικό μέτρο για ομάδες υψηλού κινδύνου (για παράδειγμα, εργαζόμενοι στο εργαστήριο). Εάν εμφανιστεί πανώλη στον πληθυσμό, λαμβάνονται αντιεπιδημικά μέτρα με στόχο τον εντοπισμό και την εξάλειψη της εστίας της επιδημίας. Περιλαμβάνουν:
- ταυτοποίηση ασθενών και νοσηλεία τους σε ειδικούς θαλάμους με ειδικό αερισμό και αυστηρό αντιεπιδημικό καθεστώς.
- Καθιέρωση εδαφικής κρατικής καραντίνας για περιπτώσεις πνευμονικής πανώλης και τακτικής καραντίνας για άλλες μορφές χωρίς πνευμονικές βλάβες.
- ταυτοποίηση και απομόνωση όλων των ατόμων που ήρθαν σε επαφή με ασθενείς (απομονώνονται σε ιατρικά ιδρύματα φαρμακοποιών για 6 ημέρες και τους χορηγείται επείγουσα προφύλαξη με αντιβιοτικά - σιπροφλοξασίνη ή δοξυκυκλίνη για 6 ημέρες).
- διεξαγωγή επισκέψεων από πόρτα σε πόρτα για τον εντοπισμό ασθενών με πυρετό και τη νοσηλεία τους σε φαρμακεία·
- τελική απολύμανση στο ξέσπασμα της πανώλης με απολυμαντικά και με χρήση θαλάμων ατμού και ατμού-φορμαλίνης, καθώς και απολύμανση και απορρόφηση εντός και γύρω από την κατοικημένη περιοχή.
Το προσωπικό εργάζεται με προστατευτικές στολές για εργασία με παθογόνα κατηγορίας IV (στολές κατά της πανώλης). Σε ενζωοτικές εστίες πανώλης, το έργο υγειονομικής εκπαίδευσης έχει μεγάλη σημασία.
Μια κλινική εξέταση αίματος αποκαλύπτει σημαντική λευκοκυττάρωση με μετατόπιση προς τα αριστερά και αύξηση του ESR. Στα ούρα υπάρχει πρωτεΐνη, ερυθρά αιμοσφαίρια, κοκκώδη και υαλώδη εκμαγεία. Η ολιγουρία αναπτύσσεται.
Η ανίχνευση μιας ωοειδούς γραμ-αρνητικής ράβδου, διπολικά χρωματισμένης, σε ένα επίχρισμα παρέχει λόγους για τη δημιουργία προκαταρκτικής διάγνωσης πανώλης. Ο ΠΟΥ συνιστά ταχείες αναλύσεις εμποτισμένες με υπόστρωμα για χρήση στο πεδίο για την ταχεία αναγνώριση αντιγόνων σε ασθενείς. Η βακτηριολογική εξέταση είναι πολύ σημαντική: σπορά του υλικού σε άγαρ Marten ή Hottinger με θειώδες νάτριο. Για τη μελέτη των ιδιοτήτων του παθογόνου της πανώλης με καλλιέργεια που έχει απομονωθεί από έναν ασθενή, πραγματοποιούνται βιολογικές δοκιμές (ενδοπεριτοναϊκή, υποδόρια, ενδοδερμική ένεση υλικού σε ινδικά χοιρίδια ή λευκά ποντίκια). Σημαντικό ρόλο παίζουν οι ορολογικές εξετάσεις: RPGA, RGPGA, RNAg, RNAb, ELISA με μονο- ή πολυκλωνικά αντισώματα. Για ταχεία διάγνωση, χρησιμοποιείται RIF, το αποτέλεσμα λαμβάνεται σε 15 λεπτά. Αυτή η δοκιμή έχει 100% ευαισθησία και ειδικότητα.
Όλες οι μελέτες για την ανίχνευση της πανώλης πραγματοποιούνται σε εργαστήρια προσαρμοσμένα, σύμφωνα με τον ορισμό του ΠΟΥ, για εργασία με παθογόνους παράγοντες παθογονικότητας της ομάδας IV (στην Ουκρανία πρόκειται για εργαστήρια ιδιαίτερα επικίνδυνων λοιμώξεων), εργασία στα οποία ρυθμίζεται από ειδικές οδηγίες. Το υλικό λαμβάνεται και αποστέλλεται στο εργαστήριο με κοστούμι σύμφωνα με τους κανόνες που έχουν θεσπιστεί για λοιμώξεις καραντίνας.
Θεραπεία άλλων ασθενειών που αρχίζει με το γράμμα - η
| Θεραπεία ψώρας |
Οι πληροφορίες προορίζονται μόνο για εκπαιδευτικούς σκοπούς. Μην κάνετε αυτοθεραπεία. Για όλες τις ερωτήσεις σχετικά με τον ορισμό της νόσου και τις μεθόδους αντιμετώπισής της, συμβουλευτείτε το γιατρό σας. Η EUROLAB δεν ευθύνεται για τις συνέπειες που προκαλούνται από τη χρήση των πληροφοριών που δημοσιεύονται στην πύλη.
Η πανώλη («Black Death», Pestis) είναι μια ιδιαίτερα επικίνδυνη, οξεία, φυσικά εστιακή ζωονοσογόνος* βακτηριακή λοίμωξη, με πολλαπλές οδούς μετάδοσης και χαρακτηρίζεται από σύνδρομο πυρετώδους δηλητηρίασης, καθώς και από κυρίαρχη βλάβη στο δέρμα και τους πνεύμονες.
Ένα σύντομο ιστορικό σκίτσο: χωρίς υπερβολή, μπορούμε να προσθέσουμε το πρόθεμα «περισσότερο» στα ακόλουθα χαρακτηριστικά - το παλαιότερο, πιο επικίνδυνο μέχρι σήμερα, σπάζοντας ρεκόρ για τη σοβαρότητα της νόσου και το υψηλότερο ποσοστό θνησιμότητας, καθώς και για το επίπεδο της μεταδοτικότητας (μολυσματικότητα) - σε όλα αυτά τα σημεία η πανούκλα δεν έχει πρακτικά ίσο.
Οι ακόμα εντελώς αναλφάβητοι ντόπιοι μετέφεραν την καθημερινή τους εμπειρία από γενιά σε γενιά: όταν εμφανίστηκαν νεκροί αρουραίοι σε μια καλύβα, ολόκληρη η φυλή εγκατέλειψε την περιοχή, επιβάλλοντας ένα ταμπού και δεν επέστρεφαν ποτέ.
Οι 3 μεγαλύτερες πανδημίες πανώλης έχουν καταγραφεί στην ιστορία του κόσμου:
Τον 3ο αιώνα υπήρξε η πρώτη περιγραφή, στα εδάφη όπου βρίσκονται σήμερα η Λιβύη, η Συρία και η Αίγυπτος.
Η πανδημία του 6ου αιώνα στη Ρωμαϊκή Αυτοκρατορία μέχρι το τέλος της βασιλείας του Ιουστινιανού είναι η «Ιουστινιανή πανδημία». Κατά τη διάρκεια αυτής της περιόδου, χάρη στη συσσωρευμένη εμπειρία, άρχισε να καθιερώνεται καραντίνα για 40 ημέρες προκειμένου να αποτραπεί η εξάπλωση της μόλυνσης.
Τέλη 19ου αιώνα - τρίτη πανδημία, πιο συχνή στα λιμάνια. Επίσης, αυτός ο αιώνας έγινε σημείο καμπής, γιατί κατά τη διάρκεια αυτής της περιόδου ο αιτιολογικός παράγοντας της ίδιας της πανώλης ανακαλύφθηκε από τον Γάλλο επιστήμονα Yersin το 1894.
Πολύ πριν από αυτές τις πανδημίες, υπήρχαν πολλές επιδημίες που είναι αμέτρητες... Μία από τις μεγαλύτερες ήταν στη Γαλλία, τον 16ο αιώνα, όπου ζούσε ένα από τα πιο διάσημα μέντιουμ, γιατρούς και αστρολόγους - ο Νοστράδαμος. Πολέμησε με επιτυχία τον «Μαύρο Θάνατο» με τη βοήθεια της βοτανοθεραπείας και η συνταγή του έχει επιβιώσει μέχρι σήμερα: πριονίδι από νεαρό κυπαρίσσι, ίριδα Φλωρεντίας, γαρίφαλο, αρωματικό κάλαμο και ξυλώδη αλόη - πέταλα τριαντάφυλλου αναμείχθηκαν με όλα αυτά τα συστατικά και « τριαντάφυλλο» τα δισκία παρασκευάστηκαν από αυτό το μείγμα χάπια». Δυστυχώς, ο Νοστράδαμος δεν κατάφερε να σώσει τη γυναίκα και τα παιδιά του από την πανούκλα...
Πολλές πόλεις όπου βασίλευε ο θάνατος κάηκαν και οι ντόπιοι γιατροί, προσπαθώντας να βοηθήσουν τους μολυσμένους, φορούσαν ειδική «πανοπλία» κατά της πανώλης: δερμάτινο μανδύα μέχρι τα δάχτυλα των ποδιών, μάσκα με μακριά μύτη - διάφορα βότανα τοποθετήθηκαν σε αυτό το ρινικό τμήμα και, όταν εισπνεόταν, ο θερμαινόμενος αέρας προκάλεσε εξάτμιση των αντισηπτικών ουσιών που περιέχονταν στα βότανα, ο εισπνεόμενος αέρας ήταν πρακτικά αποστειρωμένος. Αυτή η μάσκα προστατεύτηκε με κρυστάλλινους φακούς, κουρέλια ήταν κολλημένα στα αυτιά και το στόμα τρίβονταν με ωμό σκόρδο.
Φαίνεται ότι η εποχή των «αντιβιοτικών» θα εξαλείφει για πάντα τον κίνδυνο της πανώλης, έτσι πίστευαν για μικρό χρονικό διάστημα, έως ότου ο επιστήμονας Μπέικον σχεδίασε ένα γενετικό μεταλλάκτη της πανώλης - ένα στέλεχος ανθεκτικό στα αντιβιοτικά. Επίσης, η επαγρύπνηση δεν μπορεί να μειωθεί γιατί πάντα υπήρχαν και υπάρχουν φυσικές εστίες (εδαφικά επιθετικές). Η κοινωνική αναταραχή και η οικονομική ύφεση είναι προδιαθεσικοί παράγοντες για την εξάπλωση αυτής της λοίμωξης.
Ο αιτιολογικός παράγοντας είναι το Yersinia Pestis, μοιάζει με ωοειδή ράβδο, G-, δεν έχει σπόρια ή μαστίγια, αλλά σχηματίζει κάψουλα στο σώμα. Σε θρεπτικά υλικά δίνει χαρακτηριστική ανάπτυξη: σε ζωμό άγαρ - σταλακτίτες πανώλης, σε στερεά υλικά, τις πρώτες 10 ώρες με τη μορφή "σπασμένου γυαλιού", μετά από 18 ώρες με τη μορφή "μαντήλι δαντέλας" και κατά 40 ώρες "ενήλικες αποικίες» σχηματίζονται.

Υπάρχουν ορισμένα δομικά χαρακτηριστικά που αποτελούν συστατικά των παραγόντων παθογένειας:
Κάψουλα – αναστέλλει τη δραστηριότητα των μακροφάγων.
Pili (μικρές λάχνες) - αναστέλλουν τη φαγοκυττάρωση και προκαλούν τη διείσδυση του παθογόνου στα μακροφάγα.
Plasmocoagulase (επίσης coagulase) - οδηγεί σε πήξη του πλάσματος και διαταραχή των ρεολογικών ιδιοτήτων του αίματος.
Νευρομινιδάση – εξασφαλίζει την προσκόλληση και την προσκόλληση του παθογόνου λόγω της απελευθέρωσης των υποδοχέων του στην επιφάνεια.
Το ειδικό αντιγόνο pH6 συντίθεται σε θερμοκρασία 36°C και έχει αντιαγοκυτταρική και κυτταροτοξική δράση.
Αντιγόνα W και V – εξασφαλίζουν την αναπαραγωγή του παθογόνου μέσα στα μακροφάγα.
Η δράση καταλάσης που παρέχεται από την αδενυλική κυκλάση καταστέλλει την οξειδωτική έκρηξη στα μακροφάγα, γεγονός που μειώνει την προστατευτική τους ικανότητα.
Αμινοπεπτιδάσες – παρέχουν πρωτεόλυση (διάσπαση) στην κυτταρική επιφάνεια, αδρανοποίηση ρυθμιστικών πρωτεϊνών και αυξητικών παραγόντων.
Η πεστικίνη είναι ένα βιολογικά ενεργό συστατικό του Y. pestis που αναστέλλει την ανάπτυξη άλλων εκπροσώπων του γένους Yersinia (Yersiniosis).
Fibrinolysin - εξασφαλίζει τη διάσπαση του θρόμβου αίματος, ο οποίος στη συνέχεια επιδεινώνει τη διαταραχή της πήξης.
Υαλουρονιδάση - εξασφαλίζει την καταστροφή των μεσοκυττάριων συνδέσεων, γεγονός που διευκολύνει περαιτέρω τη διείσδυσή της στους υποκείμενους ιστούς.
Ενδογενείς πουρίνες (ο ρόλος της παρουσίας τους δεν είναι εντελώς ξεκάθαρος, αλλά κατά τη διάσπαση σχηματίζουν ουρικό οξύ, το οποίο είναι δυνητικά τοξικό).
Η ενδοτοξίνη είναι ένα σύμπλεγμα λιποπολυσακχαριτών που έχει τοξικά και αλλεργιογόνα αποτελέσματα.
Ταχεία ανάπτυξη σε θερμοκρασία 36,7-37°C - αυτό το χαρακτηριστικό, σε συνδυασμό με αντιφαοκυτταρικούς παράγοντες (που αναφέρονται παραπάνω), καθιστά την ανάπτυξη και την αναπαραγωγή του παθογόνου της πανώλης πρακτικά ανεμπόδιστη.
Η ικανότητα του παθογόνου να απορροφά (συσσωρεύει/συλλέγει) την αιμίνη (που προέρχεται από την αίμη - το μη πρωτεϊνικό μέρος του μεταφορέα Fe3+ στο αίμα) - αυτή η ιδιότητα εξασφαλίζει την αναπαραγωγή του παθογόνου στους ιστούς.
Τοξίνη ποντικιού (θανατηφόρο = C-τοξίνη) – έχει καρδιοτοξικές (καρδιακές βλάβες), ηπατοτοξικές (ηπατικές βλάβες) και τριχοειδείς τοξικές επιδράσεις (μειώνει την αγγειακή διαπερατότητα και προκαλεί θρομβοκυτταροπάθειες). Αυτός ο παράγοντας εκδηλώνεται με αποκλεισμό της μεταφοράς ηλεκτρολυτών στα μιτοχόνδρια, δηλαδή αποκλεισμό της αποθήκης ενέργειας.
Όλη η παθογένεια (βλαβερότητα) ελέγχεται από γονίδια (υπάρχουν μόνο 3 από αυτά) - Το Bacon τα επηρέασε διαμορφώνοντας ένα ανθεκτικό στα αντιβιοτικά μετάλλαγμα της πανώλης και έτσι προειδοποίησε την ανθρωπότητα για μια κινούμενη απειλή σε συνθήκες ακατάλληλης και ανεξέλεγκτης χρήσης αντιβιοτικών.
Αντίσταση του παθογόνου της πανώλης:
Διατηρείται στα πτύελα για 10 ημέρες.
Σε λευκά είδη, ρούχα και είδη οικιακής χρήσης βαμμένα με βλέννα - για εβδομάδες (90 ημέρες).
σε νερό - 90 ημέρες.
Σε θαμμένα πτώματα - έως ένα χρόνο.
Σε ανοιχτούς ζεστούς χώρους - έως 2 μήνες.
Σε bubo pus (μεγαλωμένος λεμφαδένας) – 40 ημέρες.
Στο έδαφος - 7 μήνες.
Η κατάψυξη και η απόψυξη, καθώς και οι χαμηλές θερμοκρασίες, έχουν μικρή επίδραση στο παθογόνο.
Τα ακόλουθα είναι καταστροφικά: η άμεση υπεριώδης ακτινοβολία και τα απολυμαντικά προκαλούν στιγμιαίο θάνατο, στους 60°C - θάνατο εντός 30 λεπτών, στους 100°C - ακαριαίο θάνατο.
Η πανώλη αναφέρεται σε φυσικές εστιακές λοιμώξεις, δηλαδή, υπάρχουν εδαφικά επικίνδυνες ζώνες από άποψη επιδημίας, υπάρχουν 12 από αυτές στο έδαφος της Ρωσικής Ομοσπονδίας: στον Βόρειο Καύκασο, την Καμπαρντίνο-Μπαλκαρία, το Νταγκεστάν, την Τρανσμπαϊκαλία, την Τούβα, την Αλτάι, την Καλμυκία. , τη Σιβηρία και την περιοχή του Αστραχάν . Παγκοσμίως, φυσικές εστίες υπάρχουν σε όλες τις ηπείρους εκτός από την Αυστραλία: Ασία, Αφγανιστάν, Μογγολία, Κίνα, Αφρική και Νότια Αμερική.
Εκτός από τις φυσικές εστιακές (φυσικές) ζώνες, διακρίνονται και οι συνανθρωπικές εστίες (ανθρωποπορικές) - αστικές, λιμενικές, πλοίου.
Η ευαισθησία είναι υψηλή, χωρίς περιορισμούς φύλου ή ηλικίας.
Αιτίες μόλυνσης από πανώλη
Η πηγή και η δεξαμενή (φύλακας) της μόλυνσης είναι τρωκτικά, λαγόμορφα, καμήλες, σκύλοι, γάτες, άρρωστα άτομα. Ο φορέας είναι ένας ψύλλος, ο οποίος παραμένει μολυσματικός έως και ένα χρόνο. Το μικρόβιο πανώλης πολλαπλασιάζεται στον πεπτικό σωλήνα των ψύλλων και στο μπροστινό μέρος του σχηματίζει ένα "μπλοκ πανώλης" - ένα βύσμα μιας τεράστιας ποσότητας παθογόνου. Όταν δαγκωθεί, με την αντίστροφη ροή του αίματος, μερικά από τα βακτήρια ξεπλένονται από αυτό το βύσμα - έτσι συμβαίνει η μόλυνση.
Οδοί μόλυνσης:
Μεταδοτικό (μέσω τσιμπήματος ψύλλων).
Επαφή – μέσω κατεστραμμένου δέρματος και βλεννογόνων κατά την εκδορά μολυσμένων ζώων, κατά τη σφαγή και τον τεμαχισμό σφαγίων, καθώς και μέσω επαφής με βιολογικά υγρά ενός άρρωστου ατόμου.
Επικοινωνήστε με το νοικοκυριό – μέσω οικιακών ειδών που έχουν μολυνθεί με βιολογικά μέσα μολυσμένων ζώων/ανθρώπων.
Αερομεταφερόμενος (μέσω του αέρα, από ασθενή με πνευμονική πανώλη).
Διατροφική - όταν τρώτε μολυσμένα τρόφιμα.
Συμπτώματα πανώλης
Η περίοδος επώασης θεωρείται από τη στιγμή της εισαγωγής του παθογόνου έως τις πρώτες κλινικές εκδηλώσεις με πανώλη, αυτή η περίοδος μπορεί να διαρκέσει από αρκετές ώρες έως 12 ημέρες. Το παθογόνο διεισδύει συχνότερα μέσω του προσβεβλημένου δέρματος ή των βλεννογόνων της πεπτικής/αναπνευστικής οδού συλλαμβάνεται από μακροφάγους ιστών και μέρος του παθογόνου παραμένει στην πύλη εισόδου και μέρος μεταφέρεται από μακροφάγους σε περιφερειακούς (γειτονικούς) λεμφαδένες. . Αλλά όσο το παθογόνο κυριαρχεί στη φαγοκυττάρωση και καταστέλλει τη δράση της, το σώμα δεν αναγνωρίζει το παθογόνο ως ξένο αντικείμενο. Όμως η φαγοκυττάρωση δεν καταστέλλεται τελείως, μερικά από τα παθογόνα πεθαίνουν και μετά τον θάνατο απελευθερώνεται μια εξωτοξίνη και μόλις φτάσει στο κατώφλι της συγκέντρωσής της αρχίζουν οι κλινικές εκδηλώσεις.
Η περίοδος των κλινικών εκδηλώσεων ξεκινά πάντα οξεία, ξαφνικά, με τα πρώτα συμπτώματα δηλητηρίασης με τη μορφή ρίγη, υψηλό πυρετό >39°C που διαρκεί για 10 ημέρες ή/και μέχρι θανάτου, σοβαρή αδυναμία, πόνους στο σώμα, δίψα, ναυτία, έμετο. Κυανωτικό, με μαύρους κύκλους κάτω από τα μάτια - αυτές οι αλλαγές στο φόντο μιας έκφρασης οδύνης και φρίκης ονομάζονται «μάσκα της πανώλης». Η γλώσσα είναι καλυμμένη με μια παχιά, λευκή επίστρωση - "κιμωλιακή γλώσσα". Υπάρχει ένα τυπικό σύμπλεγμα παθογενετικών συμπτωμάτων (δηλαδή, λόγω του ειδικού μηχανισμού δράσης του παθογόνου, σχηματίζονται 4 τυπικά συμπτώματα σε διάφορους βαθμούς εκδήλωσης):
Στη θέση της πύλης εισόδου, σχηματίζεται μια πρωταρχική εστία, η οποία μπορεί να υποστεί στάδια και να σταματήσει σε ένα από αυτά: κηλίδα - βλατίδα - κυστίδιο.
Μεγέθυνση των περιφερειακών λεμφαδένων (σχηματισμός «μπούμπου της πανώλης») σε εντυπωσιακά μεγέθη (≈μήλο) λόγω του πολλαπλασιασμού του παθογόνου σε αυτό και του σχηματισμού φλεγμονώδους-οιδηματώδους αντίδρασης. Αλλά συμβαίνει συχνά η διαδικασία να προχωρά τόσο γρήγορα που ο θάνατος επέρχεται ακόμη και πριν από την ανάπτυξη της πανώλης.
Το ITS (μολυσματικό-τοξικό σοκ) αναπτύσσεται ως αποτέλεσμα της αποκοκκίωσης των ουδετερόφιλων (NF) και του θανάτου του παθογόνου με την απελευθέρωση ενδοτοξίνης. Χαρακτηρίζεται από έναν ορισμένο βαθμό εκδήλωσης και τα κύρια διαγνωστικά κριτήρια είναι: αλλαγές στο νευρικό σύστημα (κατάσταση συνείδησης) + ή ↓t° του σώματος + αιμορραγικό εξάνθημα (σημαντικά εξανθήματα στο στοματοφάρυγγα) + αιμορραγίες στους βλεννογόνους + διαταραχές του περιφερικού κυκλοφορικού (ψυχρότητα, ωχρότητα ή μπλε αποχρωματισμός των άκρων, ρινοχειλικό τρίγωνο, πρόσωπο) + αλλαγές στον παλμό και την αρτηριακή πίεση (↓) + αλλαγές στην ενδοκρανιακή πίεση (↓) + ο σχηματισμός νεφρικής ανεπάρκειας, που εκδηλώνεται ως μείωση του καθημερινή διούρηση + αλλαγές στην οξεοβασική ισορροπία (οξεοβασική κατάσταση) προς οξέωση
Το σύνδρομο DIC (διάχυτη ενδαγγειακή πήξη) είναι μια πολύ σοβαρή κατάσταση, η οποία βασίζεται στην αποδιοργάνωση των συστημάτων πήξης και αντιπηκτικής αγωγής. Το DIC εμφανίζεται παράλληλα με την ανάπτυξη του ITS και εκδηλώνεται ↓Tr +χρόνος πήξης + ↓βαθμός συστολής θρόμβου + θετική δοκιμασία προπηξίας.
Κλινικές μορφές της νόσου:
Εντοπισμένο (δερματικό, βουβωνικό);
γενικευμένη (πνευμονική, σηπτική).
Οι μορφές της νόσου υποδεικνύονται με τη σειρά με την οποία μπορεί να αναπτυχθεί η ασθένεια ελλείψει θεραπείας.
Δερματική μορφή: αλλαγές ιστού συμβαίνουν στο σημείο της πύλης εισόδου (ένα από τα 4 τυπικά συμπτώματα σε σοβαρές ή κεραυνοβόλο περιπτώσεις, μπορεί να αναπτυχθεί φλύκταινα (φλύκταινα) γεμάτη με ορογόνο-αιμορραγικό περιεχόμενο, που περιβάλλεται από μια διεισδυτική ζώνη με υπεραιμία και οίδημα. Όταν ψηλαφάται, αυτός ο σχηματισμός είναι επώδυνος και όταν ανοίγει, σχηματίζεται ένα έλκος με μαύρη νέκρωση (εσχάρα) στο κάτω μέρος - εξ ου και η ονομασία «μαύρος θάνατος». Αυτό το έλκος επουλώνεται πολύ αργά και αφήνει πάντα ουλές μετά την επούλωση και, λόγω της αργής επούλωσης, συχνά σχηματίζονται δευτερογενείς βακτηριακές λοιμώξεις.
Βουβονική μορφή: Το “Plague bubo” είναι ένας διευρυμένος λεμφαδένας, είτε ένας είτε περισσότεροι. Η αύξηση μπορεί να είναι από το μέγεθος ενός καρυδιού σε ένα μήλο, το δέρμα είναι λαμπερό και κόκκινο με κυανωτική απόχρωση, η σύσταση είναι πυκνή, η ψηλάφηση είναι επώδυνη, δεν συγχωνεύεται με τους περιβάλλοντες ιστούς, τα όρια είναι σαφή λόγω περιαδενίτιδα (φλεγμονή των περιλεμφικών ιστών), την 4η ημέρα ο βούβος μαλακώνει και εμφανίζεται διακύμανση (αίσθημα ενθουσιασμού ή δισταγμού κατά το χτύπημα), τη 10η ημέρα ανοίγει αυτή η λεμφική εστία και σχηματίζεται ένα συρίγγιο με εξέλκωση. Αυτή η μορφή μπορεί να οδηγήσει τόσο σε δευτερογενείς βακτηριακές σηπτικές επιπλοκές όσο και σε επιπλοκές από σηπτική πανώλη (δηλαδή βακτηριαιμία πανώλης) με την εισαγωγή του παθογόνου της πανώλης σε οποιαδήποτε όργανα και ιστούς.
Σηπτική μορφή: χαρακτηρίζεται από την ταχεία ανάπτυξη του συνδρόμου INS και DIC, πολλαπλές αιμορραγίες στο δέρμα και τους βλεννογόνους έρχονται στο προσκήνιο και αρχίζει η αιμορραγία στα εσωτερικά όργανα. Αυτή η μορφή μπορεί να είναι πρωτογενής - όταν προσλαμβάνεται μια τεράστια δόση του παθογόνου και δευτερογενής - όταν υπάρχουν δευτερογενείς βακτηριακές επιπλοκές.
Πνευμονική μορφήτο πιο επικίνδυνο από επιδημιολογική έννοια. Η έναρξη είναι οξεία, όπως και σε κάθε άλλη μορφή, τα πνευμονικά συμπτώματα (λόγω της τήξης των τοιχωμάτων των κυψελίδων) ενώνονται με τα 4 τυπικά κλινικά συμπτώματα και εμφανίζονται στο πρώτο στάδιο: εμφανίζεται ένας ξηρός βήχας, ο οποίος μετά από 1-2 ημέρες γίνεται. παραγωγικά - τα πτύελα είναι αρχικά αφρώδη, υαλώδη, διαυγή και ομοιόμορφα σαν το νερό, και στη συνέχεια γίνονται καθαρά αιματηρά, με αμέτρητες ποσότητες διεγερσιμότητας. Αυτή η μορφή, όπως και η σηπτική, μπορεί να είναι είτε πρωτοπαθής - με αερογενείς λοιμώξεις, είτε δευτεροπαθής - επιπλοκή των άλλων μορφών που αναφέρονται παραπάνω.
Διάγνωση πανώλης
1. Ανάλυση κλινικών και επιδημιολογικών δεδομένων: εκτός από τις τυπικές κλινικές εκδηλώσεις, εξετάζεται ο τόπος κατοικίας ή η τρέχουσα τοποθεσία και εάν αυτός ο τόπος αντιστοιχεί σε φυσική εστία.
2. Εργαστηριακά κριτήρια:
- UAC: Lts και Nf με μετατόπιση του τύπου προς τα αριστερά (δηλαδή P/i, S/i, κ.λπ.), ESR. Η αύξηση των ουδετερόφιλων εμφανίζεται στο αντισταθμιστικό στάδιο, μόλις εξαντληθεί η αποθήκη, Nf ↓ (ουδετεροπενία).
- αξιολογήστε τις παραμέτρους της οξεοβασικής ισορροπίας: την ποσότητα διττανθρακικών, ρυθμιστικές βάσεις, O2 και ικανότητα οξυγόνου του αίματος κ.λπ.
- OAM: πρωτεϊνουρία, αιματουρία, βακτηριουρία - όλα αυτά θα υποδεικνύουν μόνο τον βαθμό αντισταθμιστικής αντίδρασης και μόλυνσης.
- Διαγνωστικά με ακτίνες Χ: ↓λεμφαδένες του μεσοθωρακίου, εστιακή/λοβιακή/ψευδοβλαστική πνευμονία, RDS (σύνδρομο αναπνευστικής δυσχέρειας).
- Οσφυϊκή παρακέντηση για μηνιγγικά συμπτώματα (δύσκαμπτος αυχένας, θετικά συμπτώματα Kering και Brudzinski), η οποία αποκαλύπτει: ουδετεροφιλική πλειοκυττάρωση 3 ψηφίων + [πρωτεΐνη] + ↓[glu].
- Εξέταση bubo punctate / έλκη / καρβούνια / πτυέλων / ρινοφαρυγγικό επίχρισμα / αίμα / ούρα / κόπρανα / εγκεφαλονωτιαίο υγρό - δηλαδή όπου κυριαρχούν τα συμπτώματα και το βιολογικό υλικό αποστέλλεται για βακτηριολογική και βακτηριοσκοπική εξέταση - το προκαταρκτικό αποτέλεσμα είναι ώρα, και η τελική μετά από 12 ώρες (όταν εμφανίζονται σταλακτίτες πανώλης, αυτό καθιστά τη διάγνωση αδιαμφισβήτητη).
- RPHA (παθητική αντίδραση αιμοσυγκόλλησης), RIF, ELISA, RNGA

Εάν υπάρχει υποψία πανώλης, οι εργαστηριακές εξετάσεις διενεργούνται με στολές κατά της πανώλης, σε εξειδικευμένες εργαστηριακές συνθήκες, χρησιμοποιώντας ειδικά καθορισμένα πιάτα και δοχεία, καθώς και με υποχρεωτική διαθεσιμότητα απολυμαντικών.
Θεραπεία της πανώλης
Η θεραπεία συνδυάζεται με ανάπαυση στο κρεβάτι και ήπια διατροφή (πίνακας Α).
1. Ετιοτροπική θεραπεία (κατευθυνόμενη κατά του παθογόνου) - αυτό το στάδιο πρέπει να ξεκινά μόνο με μία υποψία πανώλης, χωρίς να περιμένει βακτηριολογική επιβεβαίωση. Για μια συγκεκριμένη μορφή, χρησιμοποιούνται διαφορετικοί συνδυασμοί φαρμάκων, εναλλάσσοντάς τους μεταξύ τους, τους πιο επιτυχημένους συνδυασμούς σε αυτή την περίπτωση:
- Ciftriaxone ή Ciprofloxacin + streptomycin, ή Gentamicin, ή Rifampicin
- Ριφαμπικίνη + Στρεπτομυκίνη
2. Παθογενετική θεραπεία: καταπολέμηση της οξέωσης, της καρδιαγγειακής και αναπνευστικής ανεπάρκειας, του ITS και του συνδρόμου διάχυτης ενδοαγγειακής πήξης. Κατά τη διάρκεια αυτής της θεραπείας, χορηγούνται κολλοειδή διαλύματα (ρεοπολυγλυκίνη, πλάσμα) και κρυσταλλοειδή διαλύματα (10% γλυκόζη).
3. Συμπτωματική θεραπεία καθώς εμφανίζονται ορισμένα κυρίαρχα συμπτώματα.
Επιπλοκές της πανώλης
Ανάπτυξη μη αναστρέψιμων σταδίων ITS και DIC, αντιρρόπηση οργάνων και συστημάτων, δευτερογενείς βακτηριακές επιπλοκές, θάνατος.
Πρόληψη της πανώλης
Μη ειδική: επιδημιολογική επιτήρηση φυσικών εστιών. μείωση του αριθμού των τρωκτικών με απολύμανση. συνεχής παρακολούθηση του πληθυσμού σε κίνδυνο· προετοιμασία ιατρικών ιδρυμάτων και ιατρικού προσωπικού για εργασία με ασθενείς με πανώλη· αποτροπή εισαγωγών από άλλες χώρες.
Ειδικά: ετήσια ανοσοποίηση με ζωντανό εμβόλιο κατά της πανώλης ατόμων που ζουν σε περιοχές κινδύνου ή ταξιδεύουν εκεί. Σε άτομα που έρχονται σε επαφή με ασθενείς με πανώλη, τα υπάρχοντά τους ή πτώματα ζώων χορηγείται επείγουσα αντιβιοτική προφύλαξη με τα ίδια φάρμακα που χρησιμοποιούνται για τη θεραπεία.
Η μεταμολυντική ανοσία πιστεύεται ότι είναι ισχυρή και δια βίου, αλλά έχουν αναφερθεί περιπτώσεις επαναμόλυνσης.
*Οι εθνικές κατευθυντήριες γραμμές για τις λοιμώδεις νόσους ταξινομούν την πανώλη ως ζωονοσογόνο νόσο, που σημαίνει ότι δεν μπορεί να μεταδοθεί από άτομο σε άτομο. Μπορεί όμως αυτό να θεωρηθεί θεμιτό, αν θυμηθούμε την επιδημική ιστορία της Ευρώπης του 14ου αιώνα, όταν το 1346-1351, από έναν πληθυσμό 100 εκατομμυρίων, δεν νομίζω ότι είναι κατάλληλος αυτός ο χαρακτηρισμός, αφού μόνο αυτοί; Οι ασθένειες που μεταδίδονται από τα ζώα ονομάζονται «ζωονόσος» στα ζώα και ο άνθρωπος είναι «μολυσματικό αδιέξοδο», δηλαδή χωρίς τη δυνατότητα μόλυνσης άλλων ανθρώπων και η «ζωοανθραπόνωση» συνεπάγεται μόλυνση όχι μόνο μεταξύ ζώων, αλλά και μεταξύ ανθρώπων.
Η γενική ιατρός Shabanova I.E.
Η πανώλη είναι μια ιδιαίτερα επικίνδυνη μολυσματική ασθένεια. Η πανώλη είναι γνωστή σε δύο κύριες μορφές - βουβωνική και πνευμονική. Ο αιτιολογικός παράγοντας της πανώλης είναι ο βάκιλος της πανώλης, ο οποίος είναι ανθεκτικός στις χαμηλές θερμοκρασίες, αλλά πεθαίνει όταν βράσει.
Οι φορείς της πανώλης είναι μικρά τρωκτικά, αρουραίοι, μαρμότες και γοφάρια. Η μετάδοση της μόλυνσης από το ένα ζώο στο άλλο γίνεται μέσω τσιμπήματος ψύλλων. Από αυτά, τα μικρόβια μεταδίδονται στον άνθρωπο και στη συνέχεια η περαιτέρω εξάπλωση της επιδημίας συμβαίνει μέσω αερομεταφερόμενων σταγονιδίων. Υπάρχουν γνωστές περιπτώσεις μόλυνσης από την πανώλη κατά την κοπή κρέατος και το δέρμα, καθώς και κατά την κατανάλωση μολυσμένων τροφίμων.
Η ευαισθησία του ανθρώπου σε αυτή την ασθένεια είναι πολύ υψηλή, ειδικά για την πνευμονική μορφή πανώλης, η οποία είναι πολύ επικίνδυνη. Η περίοδος επώασης της πανώλης διαρκεί 3-6 ημέρες. Η ασθένεια χαρακτηρίζεται από οξεία έναρξη: η θερμοκρασία του σώματος του ασθενούς αυξάνεται γρήγορα, εμφανίζονται σοβαρά ρίγη και ζάλη. Επιπλέον, ο ασθενής παραπονείται για αδυναμία, ναυτία και μυϊκό πόνο. Ως αποτέλεσμα σοβαρής δηλητηρίασης του σώματος, ο ασθενής αρχίζει να κάνει εμετό και εμφανίζεται δυσπεψία.
Πολλοί ασθενείς εμφανίζουν συσκότιση και παραισθήσεις.
Οι ασθενείς είναι συχνά παραληρημένοι και βιώνουν ψυχοκινητική διέγερση. Ένας ασθενής με πανώλη έχει συγκεκριμένο ασταθές βάδισμα, κοκκινισμένο επιπεφυκότα και θολή ομιλία. Τα χαρακτηριστικά του προσώπου γίνονται μυτερά και εμφανίζονται μαύροι κύκλοι κάτω από τα μάτια.
Το δέρμα είναι ξηρό και ζεστό κατά την ψηλάφηση και υπάρχουν εκτεταμένες αιμορραγίες. Η πανώλη είναι ιδιαίτερα επικίνδυνη γιατί η ασθένεια προκαλεί βλάβες στο καρδιαγγειακό σύστημα. Η ακρόαση αποκαλύπτει την επέκταση των ορίων της καρδιάς και τη θαμπάδα των καρδιακών ήχων.
Επιπλέον, εμφανίζονται αρρυθμίες και ταχυκαρδίες, καθώς και πτώση της αρτηριακής πίεσης. Η γλώσσα του ασθενούς αυξάνεται σε μέγεθος και καλύπτεται με μια πυκνή λευκή επικάλυψη. Οι βλεννογόνοι του στόματος είναι ξηροί. Κατά την εξέταση, είναι αισθητή μια σημαντική διεύρυνση των αμυγδαλών. Καλύπτονται με έλκη και είναι ορατές αιμορραγίες στην μαλακή υπερώα.
Σοβαρές μορφές
Οι σοβαρές μορφές της νόσου χαρακτηρίζονται από έντονους εμετούς και συχνές κενώσεις αναμεμειγμένες με αίμα και βλέννα. Κατά την εξέταση των ούρων, εντοπίζεται ένα μείγμα αίματος και ίχνη πρωτεΐνης σε αυτά.
Στη βουβωνική μορφή της πανώλης, επηρεάζονται οι περιφερειακοί μυϊκοί κόμβοι στα σημεία των τσιμπημάτων των ψύλλων. Ο ασθενής παραπονιέται για έντονο πόνο, ιδιαίτερα στην περιοχή των βουβωνικών λεμφαδένων, ακόμη και όταν δεν υπάρχει αύξηση του μεγέθους τους.
Τότε αρχίζει να εξελίσσεται στους λεμφαδένες αιμορραγική φλεγμονή νεκρωτικής φύσης. Ως αποτέλεσμα, οι αδένες συντήκονται μεταξύ τους, καθώς και με το δέρμα και τον υποδόριο ιστό, με αποτέλεσμα την εμφάνιση βουβώνων. Το δέρμα πάνω από την πληγείσα περιοχή φαίνεται υπεραιμικό και στη συνέχεια εμφανίζεται ένα έλκος σε αυτό, μέσω του οποίου ανοίγεται ένας βουβός, το περιεχόμενο του οποίου περιέχει μεγάλο αριθμό βακίλλων πανώλης.
Η πνευμονική μορφή της πανώλης προκαλεί αιμορραγική φλεγμονή των πνευμονικών εστιών με μικρή νέκρωση. Ο ασθενής παραπονείται για πόνο στο στήθος, δύσπνοια και αίσθημα παλμών. Αμέσως μετά την έναρξη της νόσου, ο ασθενής εμφανίζει βήχα με την παραγωγή παχύρρευστων, διαφανών πτυέλων.
Στο πλαίσιο της γενικής δηλητηρίασης του σώματος, ο ασθενής αναπτύσσει τοξικό σοκ. Στην πνευμονική μορφή της πανώλης, ο θάνατος επέρχεται την τρίτη έως την πέμπτη ημέρα από την έναρξη της νόσου.
Εάν υπάρχει υποψία πανώλης, ο ασθενής πρέπει να νοσηλευτεί. Για τη βουβωνική πανώλη, συνταγογραφούνται ενδομυϊκές ενέσεις στρεπτομυκίνης 3 φορές την ημέρα. Η ημερήσια δόση του φαρμάκου είναι 3 g Επιπλέον, χορηγούνται ενδοφλέβια αντιβιοτικά τετρακυκλίνης - βιβρομυκίνη, μορφοκυκλίνη, η ημερήσια δόση των οποίων είναι 4-6 g αιμοδοσία. Για την πνευμονική πανώλη, ο ασθενής συνταγογραφείται στρεπτομυκίνη σε ποσότητα 5 g την ημέρα και 6 g τετρακυκλίνης την ημέρα.